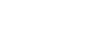Estados Unidos aprobó un nuevo fármaco para tratar el Alzheimer
Estados Unidos aprobó este lunes el Aduhelm, un medicamento para pacientes con Alzheimer, el primer fármaco nuevo para tratar esta enfermedad en casi dos décadas y el primero en abordar el deterioro cognitivo relacionado con la afección.
El alzheimer destruye progresivamente el tejido cerebral. Se estima que afecta a unos 50 millones de personas en todo el mundo, por lo general, mayores de 65 años.
«Aduhelm es el primer tratamiento dirigido a la fisiopatología subyacente de la enfermedad de alzheimer, la presencia de placas de beta amiloide en el cerebro«, dijo Patrizia Cavazzoni de la Administración de Alimentos y Medicamentos (FDA). medicamento para pacientes con Alzheimer
La luz verde se enmarca en la vía de «Aprobación Acelerada» de la FDA que la autoridad reguladora estadounidense utiliza cuando cree que un medicamento puede proporcionar un beneficio significativo frente a los tratamientos existentes, pero aún existe cierta incertidumbre.
«Como suele ser el caso cuando se trata de interpretar datos científicos, la comunidad de expertos ha ofrecido perspectivas diferentes«, dijo Cavazzoni en un comunicado reconociendo la controversia.
Como funciona el medicamento para pacientes con Alzheimer
Aduhelm, un anticuerpo monoclonal también conocido por su nombre genérico aducanumab, se probó en dos ensayos en humanos de etapa tardía conocidos como ensayos de fase 3
Mostró una reducción en el deterioro cognitivo en uno, pero no en el otro, pero en todos los estudios demostró de manera convincente una reducción en la acumulación de una proteína llamada beta-amiloide en el tejido cerebral de los pacientes con alzheimer. medicamento para pacientes con alzheimer
Una teoría sostiene que la enfermedad de alzheimer se produce por una acumulación excesiva de estas proteínas en el cerebro de algunas personas a medida que envejecen y su sistema inmunológico se deteriora.
Por lo tanto, proporcionar anticuerpos a estos pacientes podría ser un medio para restaurar parte de su capacidad para eliminar la acumulación de placa.
Abbott anuncia su Coalición de Defensa Contra Pandemias
Abbott anunció la formación de la Coalición de Defensa contra Pandemias, una asociación científica y de salud pública mundial única en su tipo, la cual está dedicada a la detección temprana y la respuesta rápida a futuras amenazas pandémicas. Al conectar centros globales de excelencia en pruebas de laboratorio, secuenciación genética e investigación de salud pública, el programa identificará nuevos patógenos, analizará el nivel de riesgo potencial, desarrollará e implementará rápidamente nuevas pruebas de diagnóstico y evaluará el impacto en la salud pública en tiempo real.
La coalición está diseñada para ayudar a la comunidad científica y sanitaria global a identificar nuevas amenazas virales, tomar medidas rápidas cuando una sea descubierta, y ayudar a prevenir futuras pandemias.
Las secuencias de virus que sean encontradas, serán publicadas en una base de datos pública para que autoridades sanitarias y laboratorios puedan trabajar de manera conjunta para identificar si es una nueva cepa, o un virus que fue detectado anteriormente.
“La Coalición de Defensa contra Pandemias de Abbott es la primera red científica de su tipo diseñada para anticipar las amenazas virales emergentes y detenerlas antes de que se conviertan en la próxima pandemia. Tenemos la oportunidad de hacer algo increíble: evitar que la historia se repita. Una cosa que hemos aprendido de la pandemia de COVID-19 es que las pruebas son una parte fundamental para contener y controlar los brotes. La Coalición de Defensa contra Pandemias de Abbott nos permitirá desarrollar rápidamente pruebas para amenazas emergentes”,indicóYudith Martínez, Gerente General del negocio de Diagnósticos de Abbott en Argentina.
Abbott está ayudando a buscar variantes de COVID-19 y asegurando que las pruebas sean efectivas
Abbott está desempeñando un papel importante para ayudar a monitorear nuevas variantes o mutaciones del virus que causa COVID-19. La compañía está recolectando muestras de virus de todo el mundo y buscando cambios (mutaciones) en la secuenciación genética del virus.A medida que se descubren nuevas cepas, Abbott las analiza detalladamente para asegurarse de que sus pruebas de diagnóstico puedan detectarlas.
Una fuerza global de expertos científicos centrada en burlar a los virus
La nueva Coalición de Defensa contra Pandemias consta de colaboradores globales que se especializan en identificación de virus, vigilancia, recolección de muestras, pruebas y análisis de datos. Si se descubre una amenaza potencial, Abbott desarrollará rápidamente pruebas de diagnóstico para ayudar en los esfuerzos de contención.
“En una red sofisticada como la Coalición de Defensa contra Pandemias de Abbott, tenemos acceso a la mejor ciencia y tecnología de su clase que hace que la recopilación, el análisis y el intercambio de datos sean eficientes y efectivos”, comentóel Profesor SouleymaneMboup, presidente del Instituto de Investigaciones en Salud, Vigilancia Epidemiológica y de Capacitación (IRESSEF), en Dakar, Senegal. “La clave aquí es la colaboración; ningún laboratorio u organización en un solo país podría realizar pruebas y análisis de esta amplitud y escala, pero la conexión de centros globales de excelencia hace posible que todos ayudemos a identificar las próximas amenazas potenciales para salud pública”.
A través de sus esfuerzos de vigilancia, la compañía anunció recientemente el descubrimiento de una alta prevalencia de controladores del VIH y el hallazgo de una nueva cepa del VIH en 20191.
De cara al futuro, Abbott se centrará en pruebas y soluciones digitales accesibles a más personas y en más lugares para los desafíos de salud más urgentes del mundo, incluidas las enfermedades infecciosas.
Algunas cepas de la gripe común extinguidas gracias a la cuarentena
Expertos en salud no descartan que algunas cepas de la gripe común hayan desaparecido, gracias a las cuarentenas que se han llevado a cabo en varios países para hacerle frente al coronavirus, que deja hasta el momento en el mundo 3.719.003 de fallecidos y 155.712.602 contagiados.
Los investigadores sospechan que uno de los clados del H3N2 (subtipo de virus de la gripe A) puede haberse extinguido. Lo mismo, consideran, pudo haber ocurrido con uno de los dos linajes de los virus de la gripe B, conocido como B/Yamagata.
En una entrevista para el portal médico Stat, Trevor Bedford, biólogo computacional del Centro de Investigación del Cáncer Fred Hutchinson de Seattle (EE.UU.), dijo que ninguna de las dos cepas han sido detectadas en más de un año. Afirmó que la última vez que las secuencias virales de B/Yamagata o del clado de H3N2 -conocido como 3c3.A- fueron registradas, fue en marzo de 2020.
“Creo que hay una posibilidad decente de que haya desaparecido. Pero el mundo es un lugar muy grande”, agregó Bedford sobre el 3c3.A.
Para el investigador Trevor Bedford, dicha posible reducción en la diversidad de tipos de la enfermedad podría facilitar la selección de los virus que se incluyen normalmente en las vacunas contra la influenza.
Entre tanto, Florian Krammer, quien es experto en gripe de la Escuela de Medicina en Monte Sinaí (Nueva York), afirmó haber rastreado las bases de datos genéticos en busca de virus B/Yamagata y también espera que este haya desaparecido.
Sin embargo, Krammer advirtió que “el hecho de que nadie lo haya visto no significa que haya desaparecido por completo”.
Por otra parte, a propósito del coronavirus, un estudio publicado en la revista Nature indicó que los anticuerpos del sistema inmune de las personas que ya tuvieron la covid-19 durarán en la persona la mayor parte de su vida. Dicho estudio que hace mención a lo anterior fue liderado por el científico Ali Ellebedy, profesor e investigador del Centro de Vacunas e Inmunidad para Patógenos Microbianos de la Facultad de Medicina de la Universidad de Washington en Saint Louis, Estados Unidos.
Los científicos establecieron que existen células productoras de anticuerpos de larga duración en la médula ósea de las personas que se han recuperado del coronavirus. A su vez, dijeron tener indicios de que las vacunas de emergencia contra el virus, a las cuales les han evaluado su eficacia y seguridad, producirían el mismo efecto duradero en las personas.
Los investigadores explicaron que los anticuerpos son proteínas que pueden reconocer y ayudar a inactivar a los virus y, cuando se presenta una infección, unas células de corta duración son una fuente temprana de anticuerpos. Sin embargo, estas células desaparecen poco después de que se elimine el virus del cuerpo, y otras células más duraderas fabrican anticuerpos.
A su vez, indicaron que también existen las células plasmáticas de la médula ósea que se esconden en los huesos y producen anticuerpos durante décadas.
“Una célula plasmática es nuestro historial de vida, en términos de los patógenos a los que hemos estado expuestos”, dijo el doctor Ellebedy, quien lleva muchos años investigando el sistema inmune y diferentes infecciones.
No obstante, los expertos consideran que se necesitan más estudios respecto a las nuevas variantes del coronavirus, teniendo en cuenta que estas cepas podrían ser un limitante para una inmunidad duradera en las personas que ya se contagiaron de la covid-19.
“El estudio llevado a cabo en Estados Unidos es una buena noticia, pero se necesita ahora más investigación respecto a las nuevas variantes. Porque la aparición de las variantes puede ser un factor limitante para la eficacia de esta inmunidad duradera”, dijo Mariano Pérez Filgueira, vicedirector del Instituto de Virología del INTA en Castelar y miembro de la Sociedad Argentina de Virología.
“Lo que se está observando es que la infección genera células de memoria que van a alojarse en la médula ósea y que subsisten en estado de reposo durante mucho tiempo. La función de ese tipo de células de memoria es justamente reactivarse rápidamente cuando el individuo se encuentra nuevamente con un antígeno (en este caso, los del coronavirus con los que se infectó)”, agregó Pérez.
El investigador también le dijo al medio mencionado anteriormente que, como todo en la inmunología, “los procesos no son todo o nada”, recalcando que la producción de células de memoria no es igual en todos los individuos.
Comunicado oficial: Richmond anuncia la producción nacional de Sputnik V
El laboratorio Richmond dio a conocer el comunicado por medio del cual Rusia avala la fabricación de la vacuna Sputnik V en la Argentina:
En el día de hoy, miércoles 2 de junio de 2021, el Fondo Ruso de Inversión Directa (RDIF) ha informado que el Instituto Gamaleya dio la aprobación -bajo sus estrictos controles de calidad de los lotes de la vacuna Sputnik V enviados en el mes de Abril de 2021, correspondientes a las pruebas de transferencia tecnológica iniciadas tiempo atrás. Como se anunció oportunamente, este es un proceso continuo con múltiples etapas que se vienen cumpliendo en forma satisfactoria. En los próximos días, cumplimentado los requerimientos regulatorios, Richmond podrá iniciar la producción para poner a disposición de los argentinos un número importante de vacunas. El Laboratorio agradece esta oportunidad y honrará con profesionalidad este acuerdo con el Fondo Ruso de Inversión Directa y el Instituto Gamaleya. En particular, agradece por su apoyo al Ministerio de Salud de la Nación, al cuerpo de profesionales que integran la ANMAT y a todo el equipo involucrado, por acompañar y apoyar estos complejos procesos sanitarios y productivos, que sin duda serán de gran beneficio para todos en Argentina y América Latina. Desde Laboratorios Richmond queremos compartir cada hito de este proyecto y asegurar que se continuará trabajando con mucho empeño y máxima energía para avanzar rápidamente, y así poder contar con la mayor cantidad de vacunas en el menor tiempo posible. Este es un nuevo avance tanto para esta empresa como para la industria nacional, y para los ciudadanos de los países de la región. A medida que se vayan desarrollando las distintas etapas se irá informando el avance de los procesos.
Rusia aprobó las vacunas Sputnik V fabricadas en la Argentina
Las vacunas rusas Sputnik V fabricadas por el laboratorio argentino Richmond fueron aprobadas por el Instituto Gamaleya y en la próxima semana comenzará la producción masiva en el país. El dato fue confirmado por la ministra de Salud, Carla Vizzotti, y corroborado por Infobae con fuentes de la compañía.
Richmond había enviado a Rusia tres lotes del componente 1 y un lote del componente 2 de la vacuna Sputnik V para que el Instituto Gamaleya realizara el control de calidad. Moscú verificó y aprobó las dosis fabricadas en la provincia de Buenos Aires y habilitó a Richmond a escalar la producción.
De no haber cambios, ese proceso comenzará la semana que viene, cuando lleguen los primeros principios activos a la Argentina para que en Richmond realice la etapa final de la producción de la vacuna y su envasado.
Durante estos meses, el laboratorio argentino compartió un proceso de ida y vuelta de información y envíos de muestras a territorio ruso, en un trabajo que requiere muchísima coordinación con Moscú.
En abril, el laboratorio había enviado al Centro Gamaleya un lote de más de 21.000 dosis producidas en la Argentina para que fueran testeadas y sometidas a pruebas de calidad, con el objetivo de iniciar la producción masiva en una de sus plantas ubicadas en el Gran Buenos Aires y poder, luego, exportar a diferentes países de América Latina y Central.
La vacuna Sputnik V contra el COVID-19, creada y producida por el Instituto científico ruso Gamaleya, fue la primera en estar disponible en la Argentina. Luego de un año de pandemia global por el acecho del virus SARS-COV-2 , la lejana estepa rusa no fue un impedimento para Figueiras, quien viajó como adelantó Infobae a finales de febrero de este año a Rusia, y en varias oportunidades, hasta cerrar la firma del acuerdo preliminar y de cooperación científica con el Fondo Ruso de Inversión Directa (RDIF) y con la participación de Hetero Labs Limited, una compañía establecida en la República de la India y con la cual Richmond posee una alianza estratégica hace más de 25 años. El acuerdo establecía además de la fabricación de las dosis, la construcción de una planta importante, con la lógica de un hub o usina biotecnológica, en la localidad de Pilar.
La noticia escaló en dimensión e impacto cuando en abril, desde Moscú se confirmó que Argentina sería el primer país autorizado para la producción de las dosis de la Sputnik V fuera de Rusia. Así, la Argentina, en su calidad de primer país latinoamericano en registrar oficialmente Sputnik V en su territorio, a través de una autorización de uso de emergencia (emergency use authorization) que emitió la autoridad regulatoria nacional -Anmat – quedó en el ojo de la tormenta. La vacunación con Sputnik V en todo el país comenzó el 29 de diciembre de 2020.
Con la transferencia de tecnología facilitada por el Fondo Ruso de Inversión Directa, Laboratorios, Richmond se convierte en la primera empresa farmacéutica nacional productora de la vacuna Sputnik V. La producción en escala comenzaría este mes. Es así que la concatenación de los acontecimientos se precipitó y los argentinos se podrán empezar a inocular con una fórmula elaborada en el país mucho antes de lo previsto.
Coronavirus: suman nuevo síntoma a los casos sospechosos
En el marco de la segunda ola de coronavirus, este lunes el Ministerio de Salud difundió una actualización de la definición de caso sospechoso, se agrega la rinitis/congestión nasal a los síntomas descritos oportunamente
Desde la cartera explicaron que la rinitis/congestión nasal son síntomas cada vez más frecuentes y que la actualización de la definición fue consensuada con los 24 directores de Epidemiología de todas las jurisdicciones del país.
De esta manera, a partir de esa actualización se considera caso sospechoso de coronavirus a toda persona, de cualquier edad que presente dos o más de los siguientes síntomas: fiebre de 37.5°C o más; tos; dolor de garganta; dificultad para respirar; dolor de cabeza; dolor muscular; diarrea y/o vómitos; rinitis/congestión nasal. Además de la pérdida repentina del gusto o del olfato.
De presentar dos o más de estos síntomas, la persona se debe aislar hasta confirmar o descartar la sospecha; avisar a las personas con las que hayas tenido contacto desde las 48 horas previas al inicio de los síntomas -ya que también deben aislarse-; y comunicarse con el sistema de salud de su jurisdicción, según recordaron desde Salud.
Recién una vez que se descarte la infección, la persona podrá suspender el aislamiento, pero en el caso de confirmar el diagnóstico deberá mantenerlo hasta obtener el alta médica y seguir todas las recomendaciones del equipo de salud.
1 de cada 3 personas presentó problemas neurológicos post Covid-19
Una de cada 3 personas (33,6%) que atravesaron la infección por Covid-19 recibió un diagnóstico neurológico o psiquiátrico en los siguientes 6 meses. De ellos, el 17,4% evidenció trastornos de ansiedad, un 2,1% infarto cerebral, 1,4% trastorno psicótico, el 0,7% demencia y el 0.1% parkinsonismo. Entre ellos, la incidencia de eventos aumentó al 38,7% en aquellos pacientes que debieron ser hospitalizados, al 46,4% en los que debieron ingresar a las unidades de terapia intensiva y al 62,3% en un subgrupo que había presentado encefalopatía durante la internación. Para el 12,8% de las personas era el primer diagnóstico de este tipo.
Estos datos surgen de una reciente investigación denominada 'Resultados neurológicos y psiquiátricos a los 6 meses en 236.379 sobrevivientes de Covid-19: un estudio de cohorte retrospectivo utilizando registros de salud electrónicos', llevada a cabo por la Universidad de Oxford (Reino Unido), que analizó -durante el período comprendido entre el 20 de enero y el 13 de diciembre de 2020- los datos de personas que habían padecido la enfermedad (mayoritariamente de los Estados Unidos) y que fue publicada en la prestigiosa revista médica internacional The Lancet Psychiatry. Los resultados confirman los hallazgos previos de otros estudios y plantean la necesidad de que los servicios de atención se anticipen y se los dote de recursos para afrontar estos problemas.
"Los pacientes que estuvieron hospitalizados o tuvieron presentaciones más graves son los que desarrollaron más cuadros de trastornos del ánimo, estrés postraumático y tuvieron más compromiso a largo plazo, mientras que los que cursaron casi asintomáticos experimentaron consecuencias más leves", explicó en referencia a los resultados de este estudio el Dr. Roberto Amon, especialista en Psiquiatría de Adultos y Profesor Asociado de Psiquiatría de la Facultad de Medicina de la Universidad de los Andes (Chile).
El Dr. Roberto Amon participó junto a los Dres. Ricardo Allegri (Argentina) y José Manuel Santacruz Escudero (Colombia) de un seminario regional denominado 'Covid y sus efectos a largo plazo a nivel cerebral: revisando nuevos datos', que se llevó a cabo recientemente en forma virtual para toda Latinoamérica organizado por la División Upjohn del laboratorio Pfizer y en el que se analizaron en detalle las conclusiones de este importante relevamiento.
Según trabajos previos, ya existía evidencia preliminar de una asociación entre Covid-19 y demencia y los datos actuales lo confirman. Aunque la incidencia estimada fue modesta en toda la cohorte de personas contagiadas con el Coronavirus SARS-CoV-2, el 2.7% de los pacientes mayores de 65 años y el 4.7% de los que tenían encefalopatía recibieron un primer diagnóstico de demencia dentro de los 6 meses de haber tenido Covid-191. Para los autores del estudio, "las asociaciones entre Covid-19 y los diagnósticos cerebrovasculares y neurodegenerativos son preocupantes y se requiere información sobre la gravedad y el curso posterior de estas enfermedades".
"Cuando se piensa en las complicaciones neurológicas por Covid-19, básicamente estas se dividen en tres tipos: las enfermedades neurológicas previas, que tienen mayor riesgo de complicaciones y de mortalidad a causa de la infección, como los pacientes con Alzheimer, que presentan más predisposición, más riesgo, más severidad y mayor mortalidad. En segundo lugar, las complicaciones neurológicas del Covid-19 agudo, como la anosmia (pérdida de olfato) y la ageusia (pérdida del gusto), el accidente cerebrovascular (ACV), el síndrome de Guillain-Barré y las neuropatías. Y, en tercer lugar, lo que se conoce como 'long covid' o 'post covid', que es la persistencia de sintomatología neurológica una vez que pasa el episodio agudo y la posibilidad de agravamiento posterior o aparición de sintomatología neurológica posterior al episodio agudo", señaló el Dr. Ricardo Allegri, Jefe de Neurología Cognitiva del Instituto de Investigaciones Neurológicas Fleni, de Argentina.
"Es importante tener en cuenta las conclusiones de este estudio de The Lancet, no sólo para el diagnóstico y el manejo de casos agudos, sino para ver cómo vamos a organizar el sistema de salud en el próximo tiempo", agregó el Dr. Allegri.
"Desde el inicio de la pandemia y de la implementación de restricciones a la circulación, estamos viendo las consecuencias que puede traer el confinamiento, como el estrés postraumático, tasas más altas de depresión y de trastornos de ansiedad, síntomas que no siempre constituyen enfermedades, pero sí gran estrés emocional que se manifiesta de diversas maneras. También se ha observado un aumento de las tasas de suicidio", afirmó el Dr. José Manuel Santacruz Escudero, médico psiquiatra y psicogeriatra y Presidente de la Asociación Colombiana de Psiquiatría. "A medida que pasan los meses van apareciendo investigaciones sobre este tema y así llegamos a esta publicación más robusta, con un número de pacientes significativo y un tiempo de observación más prolongado que confirma lo que sospechábamos", agregó.
El duelo, el aislamiento, la pérdida de ingresos y el miedo están generando y agravando los trastornos de la salud mental. A criterio de los especialistas, entre los factores de riesgo para desarrollar ansiedad y/o depresión durante la pandemia se registran los sociodemográficos, como vivir solo, poseer menor o mayor nivel educativo, no tener hijos o tener más de 2 y ser mujer. Pero también destacan la importancia de los factores psicológicos o sociales, como una mala autoevaluación del estado de salud, mala calidad del sueño, alto nivel de estrés, ingreso económico familiar inestable, soporte familiar escaso, eventos de vida estresantes, familiares o conocidos con diagnóstico de Covid-19, presentar una enfermedad actual o tener antecedentes de determinada patología, y una alta exposición a los medios de comunicación.
Si se toman en cuenta otros reportes internacionales, se ve que el 96,2% de los pacientes hospitalizados y estables con Covid-19 presentaron estrés postraumático, a su vez, los niños y las mujeres fueron de los segmentos poblacionales más afectados. De hecho, en países como España e Italia, se reportó que el 77% de los chicos experimentó dificultad para concentrarse y que el 39% padecía irritación y agitación . "Mujeres, niños y adultos mayores han sido, con más frecuencia, las principales víctimas del aumento de la violencia doméstica reportada durante el año de confinamiento", aportó el Dr. Santacruz Escudero.
"La pandemia ha perturbado o paralizado los servicios de salud mental esenciales del 93% de los países , además los mismos pacientes dejaron de asistir a sus controles presenciales los primeros meses; luego, lentamente, se fueron retomando las atenciones y, al mismo tiempo, fueron implementándose atenciones virtuales y se dieron facilidades para adquirir los medicamentos mediante recetas electrónicas. El riesgo de dejar las consultas y los medicamentos es serio, ya que, por ejemplo, los pacientes con trastornos del ánimo pueden descompensarse y experimentar nuevos episodios depresivos en un contexto muy adverso; los pacientes con trastornos psicóticos pueden presentar episodios graves agudos que requieran hospitalización y pueden recaer los pacientes con adicciones que están estables luego de haber dejado de consumir alcohol y drogas", advirtió el Dr. Amon.
Entre las estrategias recomendadas para cuidar la salud mental, el Dr. Santacruz Escudero recomienda mantener rutinas regulares y con un horario equilibrado entre vida personal, trabajo y estudio, dormir 7 a 8 horas por noche, limitar el consumo de café y alcohol, mantener el contacto social de manera segura, ya sea en forma presencial o virtual, hacer ejercicio al menos 30 minutos cada día, llevar una dieta saludable del tipo mediterránea o similar y no caer en la desesperanza.
La Organización Panamericana de la Salud (OPS) recomienda disminuir el tiempo que dedican a mirar, leer o escuchar noticias, para minimizar el riesgo de presentar síntomas de ansiedad o angustia, y protegerse a sí mismos y brindar apoyo a otras personas, como por ejemplo, llamar por teléfono a los que puedan necesitar asistencia adicional.
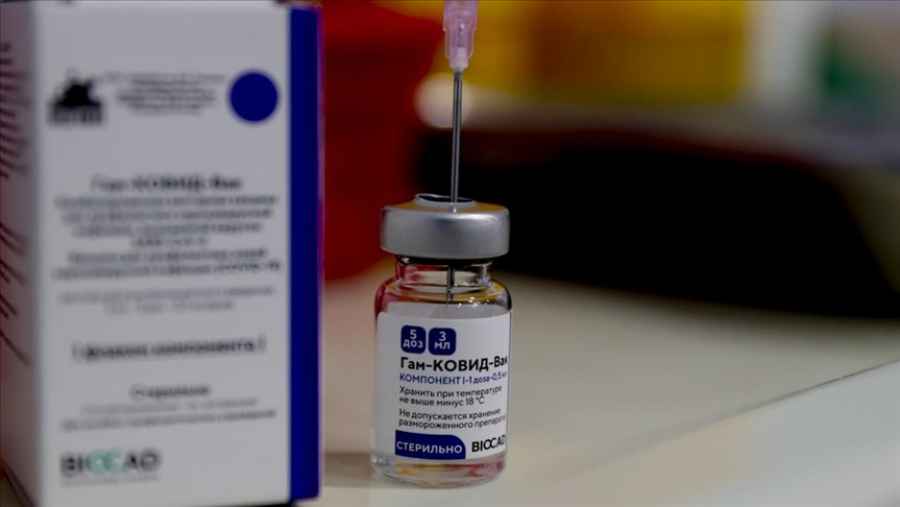
La EMA abre la puerta a combinar la vacuna de AstraZeneca y Pfizer
La Agencia Europea del Medicamento (EMA, por sus siglas en inglés) abre la puerta por primera vez a combinar la vacuna contra la Covid-19 de AstraZeneca con una segunda dosis de Pfizer-BioNTech, como hace España. La ministra de Sanidad, Carolina Darias, ha adoptado esta fórmula para los menores de 60 años con el fin de minimizar el riesgo de casos raros de trombos.
No obstante, la recomendación central de la EMA sigue siendo administrar la segunda dosis de AstraZeneca a los que ya han recibido la primera, independientemente de su edad, según ha explicado su responsable de estrategia de vacunación, Marco Cavaleri. Una opción por la que están apostando también la mayoría de los españoles, desoyendo la recomendación de Sanidad.
“Es un tema muy importante que se está discutiendo ahora mismo“, ha respondido Cavaleri este viernes en una rueda de prensa.
“Por lo que hemos escuchado hasta ahora, estos datos muestran que no hay preocupaciones importantes sobre esta estrategia desde el punto de vista de la seguridad. Y por el lado de la inmunogenicidad, se trata realmente de un enfoque eficaz para generar una respuesta inmune robusta tras la segunda dosis de una vacuna diferente”, sostiene Cavaleri.
“No obstante, queremos recoger más pruebas y vamos a examinar todos estos estudios con el objetivo de garantizar que este enfoque es tan bueno como parece”, ha añadido.
Hasta este momento, la EMA había aconsejado inocular la segunda dosis de AstraZeneca a todas las personas que ya han recibido la primera inyección de esta marca, independientemente de su edad, por considerarlo la opción más segura. ¿Cambiará esta recomendación? “En efecto, la recomendación respecto a la vacuna de AstraZeneca es dar la segunda dosis. Ahora hay una contraindicación para los que sufrieron una trombosis tras la primera dosis, pero este es el único cambio. La recomendación sigue siendo la misma”, ha señalado Cavaleri.
Eso sí, el regulador europeo no descarta usar una vacuna diferente en la segunda dosis, como hace España. Una alternativa que había rechazado en un primer momento por falta de datos suficientes.
Según el análisis de la EMA, los casos raros de trombosis afectan a 1 de cada 100.000 personas vacunadas con AstraZeneca. Los beneficios de esta inyección a la hora de prevenir los casos de hospitalización y muerte por Covid-19 superan ampliamente a los riesgos de efectos secundarios. Unos beneficios que aumentan con el incremento de la edad y de las tasas de infección.
El regulador europeo no ha dado indicaciones claras sobre los beneficios y riesgos en función del sexo, aunque en un primer momento señaló que los coágulos afectan sobre todo a mujeres menores de 60 años.
Única dosis y alta eficacia: vacuna de Johnson & Johnson contra el Covid-19
El 1 de abril de 2020, la farmacéutica Johnson & Johnson anunció al mundo la creación de una vacuna contra la enfermedad COVID-19 generada por el coronavirus SARS-CoV-2.
Pero el desarrollo de esta nueva arma contra la pandemia del coronavirus no tuvo lugar de la noche a la mañana. Hace una década, los investigadores del Beth Israel Deaconess Medical Center en Boston, Estados Unidos, desarrollaron un método para hacer vacunas a partir de un virus llamado Adenovirus 26 , o Ad26 para abreviar. La compañía Johnson & Johnson desarrolló vacunas para el ébola y otras enfermedades con Ad26 y ahora cuenta con la flamante aprobación -limitada por el contexto global de emergencia sanitaria- para su inoculante contra el coronavirus.
Denominada Ad26.COV2.S, la inoculación se administra en una sola dosis muscular., A su vez, se puede almacenar hasta dos años con un sistema de congelado a -20°C y hasta tres meses refrigerada en freezers de 2-8 °C. Esta es una ventaja distintiva ya que las otras vacunas autorizadas en el mundo hasta el momento necesitan dos dosis. Además, por el hecho de que puede almacenarse a temperaturas normales de nevera en lugar de en congeladores, facilita la tarea logística de distribución y conservación, en contraposición a sus dos competidoras que requieren freezers ultra fríos.
La Administración de Alimentos y Medicamentos de Estados Unidos (FDA) aprobó su uso de emergencia el 27 de febrero último y lo mismo hizo Europa el 11 de marzo.
La vacuna de J&J ha demostrado ser efectiva en todos los grupos demográficos en Estados Unidos, aunque la respuesta durante las pruebas clínicas ha variado dependiendo del país, con EEUU registrando un 72% de efectividad, Latinoamérica, un 66 % y Sudáfrica, donde se ha extendido una variante más resistente y contagiosa del virus, un 64%. Los expertos consideran probado que la vacuna es segura y no provoca reacciones graves entre los que la reciben.
Un nuevo estudio preliminar no revisado aún por pares, publicado hace dos semanas, da cuenta la efectividad en el mundo real de la vacuna de vector adenoviral Ad26.COV2.S, más conocida como Johnson & Johnson, para COVID-19.
“Uno de los primeros estudios para evaluar la efectividad en el mundo real de la vacuna de una dosis de J&J, coincide con el ensayo clínico de fase 3, al 77%”, expresó al respecto, el prestigioso cardiólogo e investigador estadounidense, editor jefe del sitio de salud Medscape, Eric Topol.
En este estudio, publicado en la revista científica The Lancet, según detallaron los autores se aprovechó la curación longitudinal a gran escala de registros médicos electrónicos del sistema de salud de Mayo Clinic en varios estados de Estados Unidos.
Los datos que fueron mencionados por Topol en un post de su cuenta de Twitter, surgen de este estudio que compara la tasa de infección de 2,195 personas que recibieron una sola dosis de la vacuna Ad26.COV2.S de Johnson & Johnson con la tasa de infección de 21,950 personas no vacunadas con propensión emparejada entre el 27 de febrero y el 14 de abril de 2021.
“De los 1.779 individuos vacunados con al menos dos semanas de seguimiento, solo 3 (0. 17%) dieron positivo para SARS-CoV-2, 15 días o más después de la vacunación, en comparación con 128 de 17.744 (0,72%) individuos no vacunados (tasa de reducción de 4,34 veces)”.
Esto corresponde a una efectividad de la vacuna del 76,7% para prevenir la infección por SARS-CoV-2 que comienza al menos dos semanas después de la vacunación. Estos datos concuerdan con la eficacia de Ad26.COV2.S informada en ensayos clínicos en la prevención de COVID-19 de moderada a grave con aparición al menos 14 días después de la administración de la vacuna.
Según las conclusiones del estudio la evaluación continua de la eficacia y seguridad en el mundo real de las vacunas autorizadas por la FDA “es fundamental para amplificar la transparencia, generar confianza pública y, en última instancia, mejorar los resultados generales de salud”.
Pruebas en la Argentina
En el marco del estudio “ENSEMBLE”, en noviembre de 2020 se comenzó a vacunar en la Argentina a voluntarios mayores de 18 años que recibieron la única dosis que constituye a esta vacuna candidata en los Centros Swiss Medical acondicionados para este fin. Al ser un ensayo multicéntrico, otras instituciones también aplicaron la dosis.
El médico Gabriel Novick -quien fuera ex viceministro de de Salud de la Ciudad de Buenos Aires durante la pandemia de gripe H1N1 en 2009-, precisó respecto a la nueva vacuna: “Particularmente esta vacuna de Johnson & Johnson facilita la adherencia, todo lo que sea en una dosis facilita la adherencia. También tiene la ventaja de que no requiere congelamiento o freezer para el transporte y el almacenamiento, lo que también facilitaría a nivel de salud pública la inseminación y distribución de la vacuna. Son dos atributos interesantes de esta candidata en particular”.
Sobre las características particulares y propias de la vacuna de Johnson & Johnson-Janssen, la médica Paula Barreyro, directora de asuntos científicos y externos de Janssen Latinoamérica Sur explicó que “Técnicamente nuestra vacuna se llama de vector viral. Eso significa que usamos un adenovirus no replicante que no generará infección, ni enfermedad en el organismo al que se inocula”.
Y agregó: “Las tecnologías sobre las que se está investigando la vacuna contra la COVID-19 se denominan AdVac y PER.C6. Estas brindan no solo la capacidad de desarrollar nuevas opciones de vacunas con rapidez; sino también de aumentar la escala de producción de la vacuna candidata óptima. La misma tecnología fue utilizada por la compañía para desarrollar la vacuna para el Ébola, para el virus del Zika, el virus sincicial respiratorio y el virus de la inmunodeficiencia humana (VIH); las cuales se encuentran en fases 2 y 3 de desarrollo clínico”.
En el caso de la vacuna contra el nuevo coronavirus se utiliza como el vector que trasladará un “pedacito del coronavirus hacia el organismo para luego generar la respuesta autoinmune”.
La inclusión de la primera vacuna monodosis debería contribuir a acelerar la campaña de vacunación al no requerir de una segunda dosis a las tres semanas, como ocurre con las inyecciones de Pfizer y Moderna, aunque Johnson & Johnson dijo hoy que baraja posibles recordatorios anuales.
La vacuna de J&J no requiere las extremas bajas temperaturas en el almacenaje como en el caso de Pfizer y Moderna, ya que no está basada en ARN mensajero, como sus predecesoras, sino en instrucciones codificadas en una cadena de ADN transmitida a la célula en un adenovirus, una técnica menos expuesta a deterioro.
Por esta razón, puede ser conservada hasta tres meses entre temperaturas de 2 a 8 grados centígrados, algo que reduciría la complejidad de la cadena de suministro y escenas como las vividas en algunos puntos del país, donde se distribuyeron vacunas de emergencia entre la población tras problemas con los congeladores.
El gobierno firmará acuerdo para adquirir la vacuna monodosis china CanSino
Cuando la meta más urgente para el Gobierno es conseguir contra reloj, la mayor cantidad posible de vacunas contra el coronavirus, el jefe de Gabinete de la Nación dijo esta mañana que el país había cerrado un acuerdo con CanSino. Se trata del laboratorio chino CanSino Biologics, cuya vacuna anticovid se aplica en una sola dosis.
En una entrevista concedida en la mañana de este miércoles a Radio La Red, cuando le preguntaron al jefe de Gabinete si el país había negociado con Johnson & Johnson, él respondió: “Con todos, claro”. “¿Y en qué estado están esas negociaciones”, le preguntaron. “Muy bien. Y también cerramos la semana pasada con CanSino, que es otro laboratorio, donde también se hizo el ensayo clínico aquí, en la Argentina, de la fase III, durante el año pasado. Nosotros no somos obcecados ni mucho menos; nosotros tenemos la instrucción precisa del Presidente de conseguir la mayoría de las vacunas que se puedan”, fue la respuesta de Cafiero.
La vacuna de CanSino fue testeada en el país con la participación de la Fundación Huésped. Sin embargo, se tarta de una fórmula que aún no cuenta con la aprobación de la Anmat.
El Gobierno estaba avanzando en negociaciones para adquirir la vacuna de CanSino Biologics. Señalaba este diario entonces que se estaba cerca de cerrar un acuerdo para traer entre tres y cuatro millones de dosis a partir de julio.
Según la Fundación Huésped, en febrero de este año, 8.000 voluntarios participaron en el ensayo de fase III de la vacuna china de CanSino.
La vacuna puede conservarse hasta por tres meses con refrigeración de entre dos y ocho grados centígrados, temperaturas que alcanzan las heladeras comunes, lo que facilita su proceso de distribución.
De acuerdo con los primeros resultados aplicados, la fórmula logró una efectividad de un 65,7% para casos sintomáticos y de un 90,98% para casos graves.
Fuente: Clarin
Lo más visto
- Covishield, la vacuna que India lanzó con Oxford-AstraZeneca
- El gobierno establece los requisitos para la producción de cannabis medicinal
- Anmat aprobó en el país la primera vacuna que protege contra el dengue
- Comunicación de Novo Nordisk: Diferencias en la indicación de Victoza® y Saxenda®
- Ibupirac declarado apto para celíacos