Mostrando artículos por etiqueta: FDA
Estudian un gel que curaría la epidermólisis ampollosa
La epidermólisis ampollosa (EB por sus siglas en inglés) es una afección hereditaria que hace a la piel tan frágil que se puede desgarrar al menor contacto, como las alas de una mariposa.
Esta enfermedad causa, entre otras cosas, ampollas en la piel y rompimiento constante de los tejidos. Regularmente afecta a los niños, y con la edad puede mejorar, pero no existe cura para los casos graves que en última instancia pueden ser fatales.
Por eso los científicos celebraron el desarrollo de un nuevo e increíble gel que ha probado ayudar a cerrar las heridas asociadas con esta rara enfermedad de la piel.
Aunque ya existían tratamientos, estos estaban enfocados en el uso de células madres, una técnica invasiva que requiere injertos de piel, acarreando altos costos que los hacen inaccesibles para muchos.
Por eso el gel desarrollado por investigadores de la Universidad de Stanford no solo consiste en una solución innovadora para quienes padecen la enfermedad sino mucho más económica.
El gel tópico se puede aplicar durante el vendaje regular de heridas y contiene un gen terapéutico que se esparce directamente sobre la piel. El tratamiento funciona al reemplazar el gen que codifica el colágeno VII (C7), que es una proteína que falta en las personas con epidermólisis ampollosa distrófica recesiva (RDEB).
Este colágeno particular ancla la estructura fundamental de la piel humana, manteniendo unidas la dermis y la epidermis.
Sin C7, los pacientes con RDEB se pasan la vida lidiando con dolorosas ampollas, cicatrices y, a veces, incluso con cánceres de piel.
En lugar de injertar piel nueva en estos pacientes, el tratamiento con gel ‘inyecta’ fibroblastos genéticamente modificados directamente en la piel, y lo hace a través del virus del herpes labial, el herpes simple tipo 1 (HSV-1).
HSV-1 es capaz de infectar las células de la piel y puede evadir nuestro sistema inmunológico. Después de modificar genéticamente el virus para que no pueda replicarse y propagarse a otras partes del cuerpo, los investigadores utilizaron HSV-1 para transportar dos variantes genéticas que codifican para C7 en la piel.
Una vez que está en la piel, los ensayos clínicos demostraron que el tratamiento tópico promueve la integridad de la piel y una expresión robusta de C7.
“Tomados en conjunto, demostramos aquí una terapia génica novedosa, fácil de administrar y altamente accesible capaz de revertir la enfermedad genética a través de la aplicación repetida directamente en las heridas de la piel del paciente”, escriben los autores en un nuevo estudio .
Si se usa lo suficientemente temprano en el proceso de herida, el gel tiene el potencial de detener más desgarros y cicatrices en la piel, reduciendo así el riesgo de desarrollo de cáncer de piel y prolongando la vida de los pacientes.
Otros investigadores han intentado hacer geles similares, pero este es el primero en pasar pruebas clínicas rigurosas con gran éxito.
Cuando se aplicó a las heridas de nueve pacientes con RDEB mayores de seis años, el gel mostró resultados notables en ensayos aleatorios controlados con placebo.
Después de tres meses y tres dosis, todas las heridas que recibieron el gel se curaron y cerraron. Unas semanas después de eso, las heridas aún permanecían cerradas.
Mientras tanto, las heridas tratadas con placebo continuaron curándose y luego volvieron a ampollarse en un círculo vicioso y doloroso.
El estudio publicado en la revista Nature resaltó que solo dos heridas en el ensayo no sanaron por completo al cabo de tres meses de aplicación del gel. Una herida había estado molestando a un paciente durante unos cinco años, pero después de un segundo ciclo de tratamiento de tres meses, la lesión se cerró y permaneció curada durante ocho meses.
Otra herida que había persistido durante cuatro años y cubría la mayor parte del costado de un paciente curó en un 70 por ciento con la ayuda del gel.
Las biopsias de todos los pacientes revelaron que el gel comenzó a desencadenar la producción de colágeno a los nueve días del ensayo.
Aún mejor, no hubo efectos secundarios adversos graves provocados por la pomada, y funcionó de manera similar para todos los grupos de edad y géneros.
“Las heridas sanan rápidamente pero, lo que es más importante, permanecen cerradas”, dice el dermatólogo Peter Marinkovich de la Universidad de Stanford.
“La terapia fortalece la piel y rompe el ciclo doloroso y destructivo de apertura y cierre de heridas que experimentan los pacientes con epidermólisis ampollosa”, agregó.
Los ensayos clínicos de fase III ya están completos y, aunque los resultados aún no se han publicado formalmente, la empresa que financió la investigación, Krystal Biotech, ha compartido algunos de los resultados iniciales.
De los 31 pacientes inscritos en el ensayo, el 67 por ciento de las heridas tratadas con el gel durante seis meses mostraron una curación completa. En el mismo período de tiempo, el placebo curó solo el 22 por ciento de las heridas.
“No vimos ningún problema con la administración repetida del gel, y los pacientes y sus familias estaban muy entusiasmados con los resultados”, dice Marinkovich.
“Estoy emocionado de que, si la Administración de Alimentos y Medicamentos aprueba su uso clínico, podremos llegar a muchos más pacientes con esta devastadora enfermedad”, concluyó.
La FDA aprobó una nueva droga para bajar de peso
La droga semaglutida, también conocida como Wegovy, fue aprobada en junio pasado por la Administración de Drogas y Alimentos de los Estados Unidos (FDA por sus siglas en inglés) y ayer se supo que pronto lo hará el ente regulador del Reino Unido para que sea prescrita por los médicos en personas con determinados niveles de obesidad.
Se trata de una droga conocida y en uso en muchos países del mundo, incluida en Argentina, pero para personas con diabetes. Su aplicación en personas que necesitan bajar de peso es más nueva y aún no se da en todos los países, como es el caso de Argentina, donde sí es habitual su prescripción en diabéticos.
La droga implica la aparición, no de la semaglutida sino de la liraglutida, que es la primera que salió y significa “un antes y después” en el tratamiento de la obesidad. Hacía varios años que no surgía un nuevo tratamiento farmacológico para esta enfermedad crónica.
El Servicio Nacional de Salud del Reino Unido (NHS, por sus siglas en inglés) comenzará en los próximos meses a brindar el fármaco inyectable que permitirá bajar de peso a personas con determinados niveles de obesidad. El suministro del medicamento se producirá luego de que el ente regulador de ese país otorgue la aprobación para su uso, lo que se estima ocurrirá en los próximos meses. El Instituto Nacional para la Excelencia en Salud y Atención británico (NICE, por sus siglas en inglés) indicó que, según los estudios previos, las personas que recibieron las inyecciones semanales pudieron bajar un 12% de peso en promedio después de 68 semanas. El NICE es una organización independiente que provee orientación para la promoción de la salud, la prevención y el tratamiento de las enfermedades en el NHS.
Por su parte, la FDA aprobó en junio pasado la inyección de un fármaco cuyo componente es la semaglutida (2.4 mg, una vez a la semana) para el control de peso crónico en adultos con obesidad o sobrepeso con al menos una afección relacionada con el peso (como presión arterial alta, diabetes tipo 2 o colesterol alto), para su uso junto con una dieta baja en calorías y una mayor actividad física.
Esta inyección debajo de la piel es el primer medicamento aprobado para el control de peso crónico en adultos con obesidad general o sobrepeso desde 2014. En Estados Unidos, el medicamento está indicado para el control de peso crónico en pacientes con un índice de masa corporal (IMC) de 27 kg / m2 o mayor, para aquellos que tienen al menos una dolencia relacionada con el peso o en personas con un IMC de 30 kg / m2 o más.
FDA aprueba el uso de emergencia de la pastilla anticovid-19 de Pfizer
La Administración de Alimentos y Fármacos (FDA, en inglés) de Estados Unidos ha autorizado este miércoles el uso de emergencia de Paxlovid, la pastilla de la farmacéutica Pfizer contra el Covid-19, el primer tratamiento oral contra esa enfermedad.
La FDA, el ente regulador de medicamentos en EEUU, anunció su decisión en un comunicado y especificó que la pastilla puede usarse para tratar casos moderados de Covid-19 en adultos y menores de 12 años que pesen al menos 40 kilogramos, alrededor de 88 libras, que tengan un alto riesgo de progresión a Covid-19 grave.
Los datos del ensayo clínico de Pfizer mostraron que su este antiviral tuvo un 90 por ciento de efectividad para prevenir hospitalizaciones y muertes en pacientes con alto riesgo de enfermedad grave. Además, los datos más recientes del laboratorio sugieren que el fármaco conserva su eficacia contra la variante ómicron.
Más de 120 millones de pastillas anticovid en 2022
Esta autorización proporciona una nueva herramienta para combatir el Covid-19 en un momento crucial de la pandemia, a medida que surgen nuevas variantes y promete hacer que el tratamiento antiviral sea más accesible para los pacientes con alto riesgo de progresión a Covid-19 grave“, ha señalado Patrizia Cavazzoni, directora del Centro de Evaluación e Investigación de Medicamentos de la FDA, en un comunicado.
El medicamento está disponible únicamente con receta y debe administrarse lo antes posible después del diagnóstico de Covid-19, dentro de los cinco días posteriores al inicio de los síntomas, según ha apuntado la FDA. Además, la compañía señaló que estaba lista para comenzar la entrega inmediata en el país y elevó sus proyecciones de producción a 120 millones de tratamientos de 80 millones en 2022.
En Europa la Agencia Europea de Medicamentos (EMA) respaldó su posible uso en un contexto de emergencia el pasado 17 de diciembre, bajo decisión individual de las autoridades nacionales a la espera de una licencia oficial europea.
La FDA podría autorizar las píldoras de Pfizer y Merck contra el Covid-19
La Administración de Alimentos y Medicamentos (FDA) de EEUU podría autorizar esta semana los tratamientos de las píldoras de Merck y Pfizer contra el COVID, según fuentes reportadas por Bloomberg.
El portal informó que ambas terapias recibirían la luz verde en los próximos días o incluso este miércoles, de acuerdo con tres fuentes no identificadas.
Ambos tratamientos (Paxlovid de Pfizer y Molnupiravir de Merck) apuntan a pacientes de alto riesgo que han dado positivo por COVID. Al ser administradas a domicilio y lograr una reducción sustancial de la gravedad de los cuadros, tienen el potencial de aliviar fuertemente la carga de los hospitales, muchos de los cuales están cerca de la saturación por la variante Ómicron en un momento complicado por el descenso de las temperaturas y las reuniones de fin de año.
En un ensayo clínico, el tratamiento de Pfizer mostró una reducción del 89% en las hospitalizaciones de los pacientes que recibieron el medicamento en los tres días siguientes a la aparición de los síntomas, en comparación con los pacientes que recibieron un placebo. Ninguno de los tratados con el fármaco murió, en el estudio con más de mil voluntarios, todos pacientes con comorbilidades.
Por su parte, los resultados clínicos publicados por Merck fueron decepcionantes ya que mostraban menos eficacia que en anteriores ensayos (a partir de resultados provisionales). Además, la compañía no recomienda su uso a mujeres embarazadas luego de que estudios con animales despertaran preocupaciones sobre su efecto en los fetos.
Los tratamientos con pastillas “son lo más importante que ha ocurrido en la pandemia después de las vacunas”, dijo Eric Topol, director del Instituto de Investigación
Traslacional Scripps, reportó Bloomberg.
El gobierno de Joe Biden ha solicitado por adelanto 10 millones de la píldora de Pfizer y otros tres millones a Merck.
La semana pasada, la Agencia Europa de Medicamentos permitió el uso en caso de urgencia de la píldora contra el covid de Pfizer en la UE, aunque todavía no está aprobada formalmente su introducción en el mercado. La píldora de Merck fue aprobada en el Reino Unido en noviembre, pero la UE no planea aprobarla hasta después de Navidad, según adelantó Reuters.
La FDA aprobó un test rápido para detectar precozmente la demencia
La Administración de Drogas y Alimentos de Estados Unidos (FDA) aprobó la comercialización de una prueba de 5 minutos para detectar demencia en sus etapas tempranas, que consiste en una evaluación cognitiva computarizada impulsada por inteligencia artificial.
El nombre del producto es CogniCA y se completa con un iPad mediante un proceso completamente diferente a las pruebas cognitivas tradicionales basadas en lápiz y papel. Algunas de sus ventajas apuntan a que son pruebas que se pueden realizar de manera remota, generando una maravillosa integración con los sistemas de registros de salud electrónicos existentes. Incluyen una alta sensibilidad al deterioro cognitivo en etapa temprana, señaló la compañía que lo desarrolló, Cognetivity Neurosciences Ltd.
Según una publicación de Alzheimer’s Association, más de 6 millones de estadounidenses viven con Alzheimer, y las muertes atribuibles al Alzheimer y la demencia aumentan por el COVID-19. Además de los grandes perjuicios que esto trae en la calidad de vida de las personas afectadas y sus círculos cercanos, la problemática tiene gran incidencia en la economía global.
El informe asegura que en 2021, los pagos totales para todas las personas con Alzheimer u otras demencias se estiman en 355 mil millones de dólares (sin incluir el cuidado no remunerado) y se prevé que los pagos totales por atención médica, atención a largo plazo y cuidados paliativos para personas con Alzheimer y otras demencias aumenten a más de 1.1 billones en 2050.
Con estas cifras, se evidencia la importancia de un test como el CogniCA, ya que detectando la demencia en sus etapas tempranas se pueden generar mecanismos y llevar adelante diferentes tipos de acciones.
En este sentido, el psiquiatra Craig Ritchie, profesor de Psiquiatría del envejecimiento en la Universidad de Edimburgo y Director de Brain Health Scotland, aseguró en el 2° Simposio Virtual Internacional sobre Neurociencias y Bienestar de INECO que las enfermedades que llevan a la demencia tienen su génesis en 20 o 30 años antes” y que “hay un periodo silencioso en el que empiezan a surgir algunos cambios en el cerebro que luego llevan a la demencia.
En diálogo exclusivo con Infobae, el especialista enfatizó: Incluso si no evitamos que una persona tenga demencia, podemos retrasar su aparición por muchos años y es posible que tengan un declive menos agresivo. Entonces, las personas sobreviven más tiempo con una mejor salud cerebral.
Según el Fleni, la demencia es un término general que describe una amplia gama de síntomas asociados con el deterioro de las funciones cognitivas y que reducen la capacidad de una persona para realizar sus actividades diarias. Las funciones cognitivas son aquellas funciones cerebrales que nos permiten conocer el mundo como la atención, la orientación, la memoria y el lenguaje, por ejemplo.
Hoy sabemos que más del 50% de los factores que juegan sobre la enfermedad son prevenibles y manejables: la educación, factores vasculares como el sedentarismo, la obesidad, hipertensión, hipercolesterolemia, el tabaquismo, la inactividad física, la falta de contacto social, la depresión, el alcoholismo y la contaminación ambiental, son múltiples factores que si se controlan se previene o retrasa el comienzo de la enfermedad, advirtió el neurólogo el doctor y profesor Ricardo Allegri, médico neurólogo especialista en neurología y Psiquiatría (MN. 63538), jefe de Neurología Cognitiva, Neuropsiquiatría y Neuropsicología de Fleni.
El nuevo test ha recibido la aprobación reglamentaria europea y ya es implementado en la atención clínica primaria y especializada en el Servicio Nacional de Salud del Reino Unido SALUD CHRISTINE DANILOFF, MIT
En esta línea, un estudio reciente publicado por The Lancet asegura que se podría prevenir o retrasar hasta el 40% de los casos de Alzheimer si se regulan algunos factores de riesgo considerados como cambiantes.
Los 12 riesgos modificables son: menor educación, hipertensión, discapacidad auditiva, tabaquismo, obesidad, depresión, inactividad física, diabetes, escaso contacto social, consumo excesivo de alcohol, traumatismo craneoencefálico y contaminación del aire .
El nuevo test ha recibido la aprobación reglamentaria europea y ya es implementado en la atención clínica primaria y especializada en el Servicio Nacional de Salud del Reino Unido.
Estamos entusiasmados con la oportunidad de revolucionar la forma en que se evalúa y gestiona el deterioro cognitivo en los Estados Unidos. Y tiene un impacto positivo en la salud y el bienestar de millones de estadounidenses, apuntó Sina Habibi, PhD, cofundadora y directora ejecutiva de Cognetivity.
La FDA aprobó un nuevo medicamento para tratar los fibromas uterinos
Se estima que 26 millones de mujeres tienen fibromas uterinos, tumores no cancerosos que crecen dentro y fuera del útero. Los fibromas uterinos o miomas son una causa de hemorragia uterina anormal o de sangrados abundantes durante el periodo menstrual, ambos acompañados de intenso dolor. Se calcula que, solo en Estados Unidos, esta patología supone un gasto sanitario de 34.000 millones de dólares al año, ya que la opción más común de tratamiento es la cirugía.
La FDA aprobó la píldora diaria Myfembree para reducir el sangrado abundante debido a los fibromas, que pueden provocar anemia. Debido a las escasas alternativas para tratar esta afección, un equipo internacional de científicos y en el que también participa un investigador de la Universidad de Medicina de Chicago ha desarrollado una terapia combinada oral diaria que es fiable, segura y eficaz para el tratamiento a largo plazo de los fibromas uterinos. “Este descubrimiento es una nueva e importante herramienta que supondrá un importante avance”, expresó el autor principal del estudio publicado en el New England Journal of Medicine, Ayman Al-Hendy, profesor de obstetricia y ginecología y autor principal del estudio.
El tratamiento oral fue analizado y puesto a prueba durante un ensayo clínico de Fase III, consiste en una terapia combinada centrada en relugolix. Este fármaco es antagonista de la GnRH inhibe la producción de estrógenos y progesterona, las dos hormonas que impulsan el crecimiento de fibromas en el útero. Al-Hendy indicó: del segundo "Notamos una reducción de alrededor del 50% en el sangrado ya en el primer mes, del 85 al 90% muy rapidamente a partir del segundo".
La terapia combinada con relugolix presenta una prometedora alternativa no invasiva a la extirpación quirúrgica del útero o a la de miomas.
De acuerdo con los investigadores, estudios previos han demostrado que esta patología se desarrolla más comúnmente en mujeres afroamericanas, además de presentar una tasa de recidiva del 70% en este grupo poblacional. Aproximadamente la mitad de las participantes en el ensayo fueron mujeres afroamericanas en las que los miomas uterinos son cuatro veces más frecuentes.
Sin embargo, estudios anteriores con relugolix han evidenciado que este fármaco puede provocar síntomas menopáusicos -como sofocos, sudores nocturnos y una disminución de la densidad ósea- derivados de una deficiencia de estrógenos. Teniendo presente este factor, en el estudio internacional se combinó 40 mg de relugolix con pequeñas dosis de estrógeno (1 mg de estradiol) y progesterona sintética (0,5 mg de acetato de noretindrona).
Como se presenta en el artículo, la terapia combinada no solo evitó los síntomas de la menopausia, sino que produjo mejoras espectaculares en las medidas relacionadas con los fibromas uterinos. En dos sesiones del ensayo clínico de 24 semanas -un total de 770 pacientes-, el 73% y el 71% de las participantes, respectivamente, mostraron una mejora significativa en medidas clave como el volumen de pérdida de sangre menstrual, el dolor, la anemia, la angustia por las hemorragias vaginales o uterinas anormales y las molestias pélvicas.
Los pacientes pueden tomar el medicamento durante dos años. Si bien los especialistas a cargo de todo el proceso indicaron que no es una cura ni es adecuado para las mujeres que quieren quedar embarazadas, es una alternativa valiosa para contrarrestar efectos secundarios y reducir o postergar procesos quirúrgicos
La FDA aprueba una tercera dosis de Pfizer y Moderna en inmunosuprimidos
La Administración de Medicamentos y Alimentos de Estados Unidos (FDA, por sus siglas en inglés) ha autorizado este jueves que se administre una dosis de refuerzo de la vacuna contra el Covid-19 a pacientes inmunodeprimidos con el objetivo de mejorar la respuesta frente a la enfermedad.
Así, ciertos pacientes inmunodeprimidos, incluidos aquellos con transplantes de órganos y diagnosticados con infecciones de nivel equivalente de inmunodepresión, podrán recibir una tercera dosis de las vacunas de Pfizer o Moderna, según ha señalado la FDA. Asimismo, ha descartado que los vacunados en general requieran en este momento de una tercera dosis, por lo que la nueva opción solo afectaría a cerca de un 2,7 por ciento de los adultos estadounidenses.
La comisionada interina de la FDA, Janet Woodcock, ha apuntado que el país ha entrado en otra ola de la pandemia y ha asegurado que la administración es especialmente consciente de que las personas inmunodeprimidas corren un riesgo particular de padecer enfermedades graves.
Después de una revisión exhaustiva de los datos disponibles, la FDA determinó que este grupo pequeño y vulnerable puede beneficiarse de una tercera dosis de las vacunas Pfizer o Moderna, ha defendido, según recoge el medio estadounidense ‘The Hill’.
Woodcock ha insistido en que otras personas completamente vacunadas están adecuadamente protegidas y no necesitan una dosis adicional de la vacuna Covid-19 en este momento, al tiempo que ha garantizado que la decisión de la FDA se respalda en un proceso riguroso.
En la víspera, el principal responsable de la lucha contra el coronavirus en Estados Unidos, Anthony Fauci, afirmó que será inevitable que llegue el momento en el que la población general necesite la dosis de refuerzo.
Estados Unidos acumula más de 36,1 millones de casos confirmados, mientras las muertes superan las 618.000. Hasta el momento, el país ha aplicado 353,8 millones de dosis, llegando con el esquema completo de vacunación al 50 por ciento de la población, según datos de la Universidad Johns Hopkins.
Estados Unidos aprobó un nuevo fármaco para tratar el Alzheimer
Estados Unidos aprobó este lunes el Aduhelm, un medicamento para pacientes con Alzheimer, el primer fármaco nuevo para tratar esta enfermedad en casi dos décadas y el primero en abordar el deterioro cognitivo relacionado con la afección.
El alzheimer destruye progresivamente el tejido cerebral. Se estima que afecta a unos 50 millones de personas en todo el mundo, por lo general, mayores de 65 años.
«Aduhelm es el primer tratamiento dirigido a la fisiopatología subyacente de la enfermedad de alzheimer, la presencia de placas de beta amiloide en el cerebro«, dijo Patrizia Cavazzoni de la Administración de Alimentos y Medicamentos (FDA). medicamento para pacientes con Alzheimer
La luz verde se enmarca en la vía de «Aprobación Acelerada» de la FDA que la autoridad reguladora estadounidense utiliza cuando cree que un medicamento puede proporcionar un beneficio significativo frente a los tratamientos existentes, pero aún existe cierta incertidumbre.
«Como suele ser el caso cuando se trata de interpretar datos científicos, la comunidad de expertos ha ofrecido perspectivas diferentes«, dijo Cavazzoni en un comunicado reconociendo la controversia.
Como funciona el medicamento para pacientes con Alzheimer
Aduhelm, un anticuerpo monoclonal también conocido por su nombre genérico aducanumab, se probó en dos ensayos en humanos de etapa tardía conocidos como ensayos de fase 3
Mostró una reducción en el deterioro cognitivo en uno, pero no en el otro, pero en todos los estudios demostró de manera convincente una reducción en la acumulación de una proteína llamada beta-amiloide en el tejido cerebral de los pacientes con alzheimer. medicamento para pacientes con alzheimer
Una teoría sostiene que la enfermedad de alzheimer se produce por una acumulación excesiva de estas proteínas en el cerebro de algunas personas a medida que envejecen y su sistema inmunológico se deteriora.
Por lo tanto, proporcionar anticuerpos a estos pacientes podría ser un medio para restaurar parte de su capacidad para eliminar la acumulación de placa.
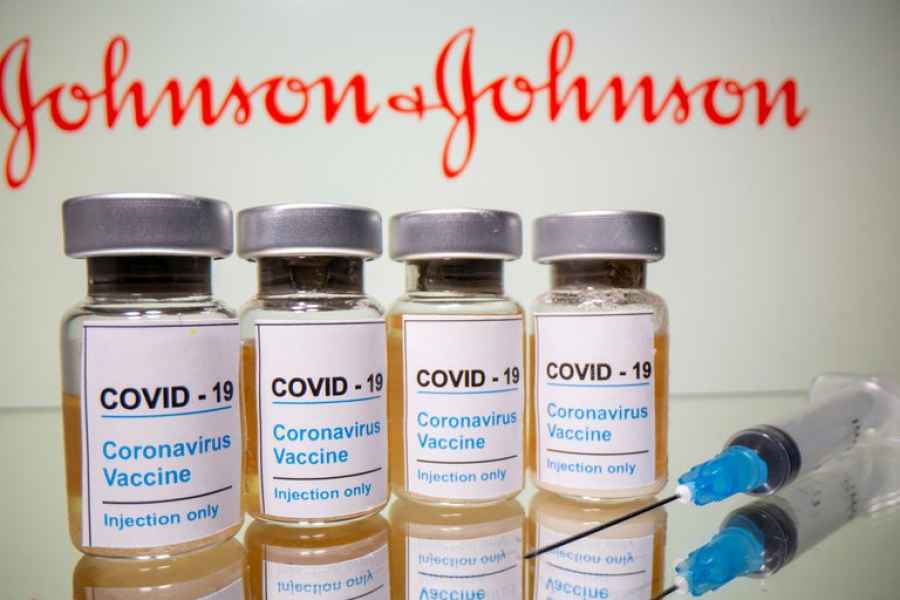
Cómo es la vacuna de Johnson & Johnson aprobada por la FDA
La Agencia de Alimentos y Medicamentos (FDA) de Estados Unidos acaba de anunciar la aprobación de emergencia de la vacuna contra el COVID-19 de Johnson & Johnson y así se convirtió en la tercera vacuna que se distribuye en el país más afectado del mundo por el coronavirus y la primera a nivel global que solo requiere de una dosis. Sus características distintivas y ventajas comparativas se resumen en que requiere una sola aplicación y puede almacenarse en un refrigerador común.
Las 5 claves de la vacuna de Johnson & Johnson
1-Única dosis y refrigeración
Denominada Ad26.COV2.S, se administra en una sola dosis muscular. A su vez, se puede almacenar hasta dos años con un sistema de congelado a -20°C y hasta tres meses refrigerada en freezers de 2-8°C.
A pesar de que estos números no serían tan altos como los de su competidoras, todas las vacunas COVID-19 del mundo se han probado de forma diferente, lo que hace casi imposible las comparaciones. Aunque no sería sorprendente que una dosis resulte ser un poco más débil que dos, los responsables políticos decidirán si es una compensación aceptable para conseguir que más personas se vacunen más rápidamente.
3-Investigaciones alrededor del globo
Los ensayos clínicos de esta nueva vacuna han demostrado que previene el 86 % de los casos graves en Estados Unidos y el 82 % en Latinoamérica, lo que en la práctica significaría que es altamente efectiva en prevenir hospitalizaciones y muertes por el virus SARS-CoV-2. El hecho de que esta vacuna esté pensada para administrarse en una sola inyección, al contrario de las de Pfizer y Moderna, que requieren dos dosis, la convierte en una de las más esperadas, ya que aceleraría la campaña de vacunación.
Hace una década, los investigadores del Beth Israel Deaconess Medical Center en Boston, Estados Unidos, desarrollaron un método para hacer vacunas a partir de un virus llamado Adenovirus 26 , o Ad26 para abreviar. La compañía Johnson & Johnson desarrolló vacunas para el ébola y otras enfermedades con Ad26 y ahora cuenta con la flamante aprobación -limitada por el contexto global de emergencia sanitaria- para su inoculante contra el coronavirus. En marzo pasado recibieron 456 millones de dólares del gobierno de Estados Unidos para apoyar su avance hacia la producción. Después de que la vacuna proporcionó protección en experimentos con monos , Johnson & Johnson comenzó las pruebas de Fase I/II en julio. A diferencia de otras vacunas líderes en ensayos clínicos, la empresa utilizó una dosis, no dos.
Esta es una ventaja distintiva ya que las de Pfizer y Moderna necesitan dos dosis. Además, por el hecho de que puede almacenarse a temperaturas normales de nevera en lugar de en congeladores, facilita la tarea logística de distribución y conservación, en contraposición a sus dos competidoras que requieren freezers ultra fríos.
2-Eficacia
El inoculante tiene una eficacia del 66% en la prevención del COVID-19 moderada a grave. La agencia reguladora afirmó que la inyección de J&J -que podría ayudar a acelerar las vacunaciones al requerir sólo una dosis en lugar de dos- es segura de usar.
A comienzos de este mes, Johnson & Johnson aseguró que los datos de ensayos clínicos, realizado a nivel mundial en el que participaron casi 44.000 personas, indican que su vacuna contra la COVID-19 tiene una efectividad general a la hora de inmunizar contra la enfermedad del 66 %; un 72 % en las pruebas realizadas en Estados Unidos; un 61 % en Latinoamérica y un 64 % en Sudáfrica, donde se ha extendido una variante más resistente.
Johnson & Johnson lanzó un ensayo de Fase III en septiembre, que detuvieron el 12 de octubre para investigar una reacción adversa en un voluntario. El juicio se reanudó once días después. Aunque Johnson & Johnson inicialmente se propuso reclutar 60.000 voluntarios, limitó el juicio a 45.000 en diciembre a medida que aumentaban los casos.
El 29 de enero, Johnson & Johnson anunció que el ensayo había demostrado que la vacuna era segura y eficaz. El 24 de febrero, la FDA publicó su propio análisis del ensayo, concluyendo que la vacuna tenía una eficacia del 72 por ciento en los Estados Unidos, el 64 por ciento en Sudáfrica y el 61 por ciento en América Latina. Al día siguiente, Bahrein se convirtió en el primer país en autorizar la vacuna para uso de emergencia.
Sudáfrica abandonó sus planes de usar la vacuna de AstraZeneca para sus trabajadores de la salud después de que una pequeña prueba no demostró que era efectiva contra la variante B.1.351 que se había vuelto dominante en todo el país. Comenzaron a usar Johnson & Johnson en su lugar.
4-Inyección de fondos
En agosto, el gobierno federal de los Estados Unidos acordó pagar a Johnson & Johnson $ 1 mil millones por 100 millones de dosis si se aprueba la vacuna, pero la compañía puede no cumplir con las expectativas para su entrega inicial. La Unión Europea llegó a un acuerdo similar el 8 de octubre por 200 millones de dosis, y COVAX, una colaboración internacional para administrar la vacuna de manera equitativa en todo el mundo, aseguró 500 millones de dosis . La compañía apunta a la producción de mil millones de dosis en 2021.
El 16 de noviembre, Johnson & Johnson anunció que también estaban lanzando un segundo ensayo de Fase III para observar los efectos de dos dosis de su vacuna , en lugar de solo una. Se esperan los resultados para la primavera. En febrero, la compañía también lanzó una prueba para mujeres embarazadas .
podría comenzar a distribuirse inmediatamente por todo el país en los centenares de centros de vacunación que ya han comenzado a inocular a la población de mayor edad y otros grupos de riesgo. “Si se emite una EUA, anticipamos la asignación de tres a cuatro millones de dosis de la vacuna Johnson & Johnson la próxima semana”, dijo el coordinador de respuesta al coronavirus de la Casa Blanca, Jeff Zients.
Igualmente, no se aumentará significativamente el suministro de vacunas de forma inmediata. Se espera que sólo unos pocos millones de dosis estén listas para su envío en la primera semana. Sin embargo, J&J dijo al Congreso esta semana que esperaba suministrar 20 millones de dosis para finales de marzo y 100 millones para el verano. En todo el mundo, la empresa pretende producir alrededor de 1000 millones de dosis para finales de año.
5-Pruebas en Argentina
En el marco del estudio “ENSEMBLE”, en noviembre de 2020 se comenzó a vacunar en la Argentina a voluntarios mayores de 18 años que recibieron la única dosis que constituye a esta vacuna candidata en los Centros Swiss Medical acondicionados para este fin. Al ser un ensayo multicéntrico, otras instituciones también aplicaron la dosis.
Sobre las características particulares y propias de la vacuna de Johnson & Johnson-Janssen, la médica Paula Barreyro, directora de asuntos científicos y externos de Janssen Latinoamérica Sur explicó “Técnicamente nuestra vacuna se llama de vector viral. Eso significa que usamos un adenovirus no replicante que no generará infección, ni enfermedad en el organismo al que se inocula”.
Y agregó: “Las tecnologías sobre las que se está investigando la vacuna contra la COVID-19 se denominan AdVac y PER.C6. Estas brindan no solo la capacidad de desarrollar nuevas opciones de vacunas con rapidez; sino también de aumentar la escala de producción de la vacuna candidata óptima. La misma tecnología fue utilizada por la compañía para desarrollar la vacuna para el Ébola, para el virus del Zika, el virus sincicial respiratorio y el virus de la inmunodeficiencia humana (VIH); las cuales se encuentran en Fases II y III de desarrollo clínico”.
En el caso de la vacuna contra el nuevo coronavirus se utiliza como el vector que trasladará un “pedacito” del coronavirus hacia el organismo para luego generar la respuesta autoinmune”.
FDA aprueba primer test casero
La agencia reguladora de los Estados Unidos, la Food and Drug Administration FDA dio luz verde al primer test que permite tomar en casa las muestras para detectar el coronavirus. La idea, de acuerdo con la marca Pixel, es facilitar el proceso de recolección de las muestras para que luego puedan ser enviadas a un laboratorio para su análisis.
El kit incluye un hisopo para tomar la muestra. También de una solución salina. Tendrá un precio de 119 dólares, informó la FDA, que insistió en que, si bien no es una prueba de detección completa, evita que las personas deban trasladarse a un centro de salud para hacerse el examen. Según indicó la agencia reguladora, los resultados se obtendrían de manera online.
Los voceros de la empresa manifestaron que la prueba estará disponible desde un primer momento para trabajadores de la salud, así como para el personal de primeros auxilios. En las próximas semanas comenzará a ampliarse su disposición para el público general.
En Estados Unidos se han practicado más de 4 millones de pruebas de coronavirus, según el presidente Donald Trump. Los test son la parte fundamental de su plan de reapertura del país, pues permitirían determinar el porcentaje de la población infectada. También la cantidad de personas que ha desarrollado anticuerpos tras la enfermedad.
En reciente conferencia, el presidente también habló sobre los tests de detección a través de una muestra de saliva. Se espera en las próximas semanas comiencen a llegar al país al menos 30 millones de kits, el primero en su tipo aprobado por la FDA. Varios gobernadores, entre estos, el neoyorquino Andrew Cuomo, solicitaron mayor capacidad de test para poder iniciar el plan de reapertura económica.
Lo más visto
- Covishield, la vacuna que India lanzó con Oxford-AstraZeneca
- El gobierno establece los requisitos para la producción de cannabis medicinal
- Anmat aprobó en el país la primera vacuna que protege contra el dengue
- Comunicación de Novo Nordisk: Diferencias en la indicación de Victoza® y Saxenda®
- Ibupirac declarado apto para celíacos