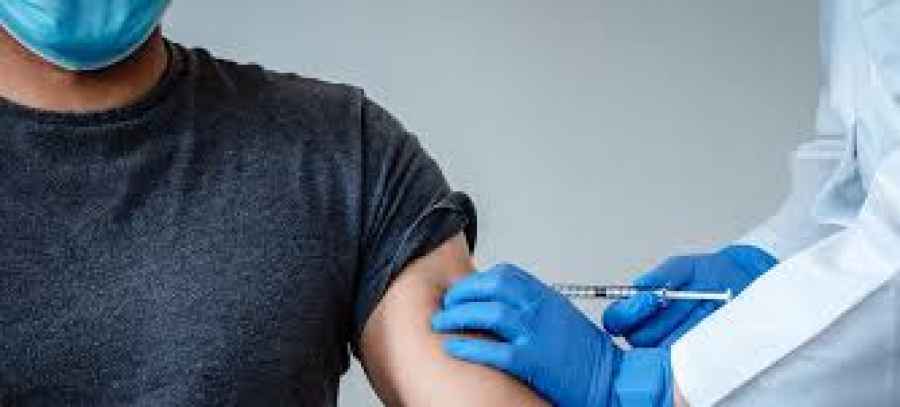
Mostrando artículos por etiqueta: vacuna
Biontech anuncia una vacuna para niños de 5 a 11 años
Ya estamos preparando la producción», ha anunciado la cofundadora de BioNTech, Özlem Türeci. Los primeros niños alemanes menores de 12 años podrán vacunarse con la marca de BioNTech mediados de octubre y en breve será distribuida también al resto del mundo.
La empresa tiene el producto listo y está a punto de solicitar la aprobación por parte de las autoridades farmacéuticas europeas. En las próximas semanas presentaremos los resultados de nuestro estudio sobre los niños de cinco a once años de todo el mundo a las autoridades y solicitaremos la aprobación de la vacuna para este grupo de edad, aquí en Europa», ha declarado en una entrevista, «ya nos estamos preparando para la producción. La vacuna es la misma, pero menos dosificada y hay menos llenado.
Los resultados del estudio están ya disponibles «son buenos, todo va según lo planeado», de manera que solo deben ser procesados por las autoridades de aprobación. Para finales de año, además, se espera poder contar con los datos del estudio sobre los niños más pequeños, a partir de seis meses, con lo que todas las franjas de edad podrían terminar cubiertas por la vacuna en 2022.
Vacunadas con Pfizer transmiten por medio de leche anticuerpos contra el SARS-CoV-2
Desde el inicio de la pandemia por coronavirus, y más aún desde el comienzo de la vacunación a las poblaciones con las formulaciones autorizadas de emergencia, se planteó el debate acerca de si las mujeres inmunizadas durante el embarazo o la lactancia podrían transferir esas defensas a su pequeño hijo.
Ahora, un estudio realizado en España demostró que las mujeres vacunadas con la vacuna de Pfizer-BioNTech transmiten anticuerpos específicos contra el coronavirus a sus bebés a través de la leche materna.
"La leche materna de mujeres vacunadas con la vacuna Pfizer-BioNTech basada en ARNm contiene anticuerpos IgG (S1) anti- SARS-CoV-2 específicos, con niveles que aumentan considerablemente después de la segunda dosis. Los niveles de IgG (S1) en la leche materna se correlacionan positivamente con los niveles séricos correspondientes”, concluyeron los investigadores del trabajo publicado en la revista JAMA.
Se tomaron simultáneamente muestras de suero y leche materna de cada participante en tres puntos de tiempo: dos semanas después de recibir la primera dosis de la vacuna, dos semanas después de recibir la segunda dosis y cuatro semanas después de la segunda dosis.
En palabras del jefe de Servicio de Enfermedades Infecciosas del centro y uno de los médicos a cargo del estudio, doctor Vicens Díaz de Brito, el trabajo demostró "que la vacunación con Pfizer-BioNTech es segura durante el período de lactancia y que, además, transmite anticuerpos a la leche materna"
Con todo, aún se desconoce “cuál es el valor necesario de anticuerpos en la leche materna, pero los datos publicados sugieren que, tal y como sucede con otras enfermedades infecciosas o con otras vacunas, los bebés amamantados por mujeres vacunadas podrían estar protegidos frente al COVID-19, al menos mientras dure el período de lactancia”.
Los investigadores señalan también que “se necesitan estudios prospectivos más amplios que examinen estos problemas para confirmar la seguridad de la vacunación contra el coronavirus en las personas que están amamantando y evaluar aún más la asociación de la vacunación con la salud de los bebés y la inmunidad específica contra el SARS-CoV-2”.
El traspaso de anticuerpos inducidos por la vacuna contra el COVID-19 de la madre al bebé también se ha estudiado durante el embarazo. Si bien aún no hay resultados claros, todo apunta a que los anticuerpos podrían transmitirse de la madre al bebé a través de la placenta.
Moderna empieza a realizar ensayos de su vacuna contra el VIH
A 40 años de las primeras muertes a causa de una “misteriosa” enfermedad en California que luego sería identificada como SIDA, y que se llevaría millones de vidas en todo el mundo, la compañía Moderna dará esta semana un paso central en la investigación para derrotar al VIH: comenzará los ensayos clínicos en humanos de una vacuna.
La biotecnológica Moderna había anunciado en enero que en el transcurso del año arrancarían los ensayos, y ahora aquello parece ser una realidad, usando la tecnología de ARN mensajero (mRNA), la misma que empleó para desarrollar su vacuna contra el Covid-19. El ensayo probará la seguridad de la vacuna y medirá la respuesta inmune generada en un pequeño ese pequeño grupo de 56 voluntarios sanos.
La sede central de Moderna, en Cambridge, Massachusetts.
El desarrollo es parte de una colaboración con la Iniciativa Internacional de Vacunas contra el SIDA y la Fundación Bill y Melinda Gates. La compañía explicó sus planes para probar dos candidatas potenciales, llamadas mRNA-1644 y mRNA-1574. Según se informó, el ensayo comenzará oficialmente el 19 de agosto.
Actualmente hay antivirales poderosamente eficaces que pueden erradicar la mayoría de rastros del VIH en las personas infectadas y también evitan que las personas que han sido expuestas al virus se infecten. Sin embargo, el virus tiene la capacidad de una rápida mutación que le permite permanecer en el cuerpo una vez que ha infectado a nuestras células.
Por ejemplo, tiene la capacidad de mutar rápidamente partes de su estructura, lo que dificulta que los anticuerpos específicos del VIH producidos por el sistema inmunológico (provocados a través de una infección o de una vacuna que aún no existe) lo reconozcan. Sin embargo, algunas personas pueden producir anticuerpos capaces de neutralizar el VIH y atacar múltiples variantes del virus. Estos anticuerpos se centran en partes estables del virus, que no cambian mucho a medida que va mutando, lo que les permite seguir siendo potentes.
La vacuna contra el Sida, una cuenta pendiente de la ciencia desde hace 40 años.
Una estrategia común para desarrollar una vacuna contra el VIH ha consistido en persuadir al sistema inmune para que produzca estos anticuerpos neutralizantes por sí solo, como ya pueden hacer unas pocas personas en el mundo. Pero hasta ahora, estos esfuerzos se han quedado cortos. Moderna apuesta a que su técnica de vacunas, combinada con un novedoso método para solicitar estos poderosos anticuerpos del sistema inmune, tenga éxito, algo que hasta ahora nadie logró.
La investigación se centrará en las respuestas inmunitarias de los voluntarios, sobre todo las células B, responsables de producir y mantener los anticuerpos. Según estiman, el estudio de Fase I actual de Moderna finalizará no antes de 2023. Antes de la aparición del Covid-19, normalmente la brecha entre un ensayo en humanos y la aprobación total de una vacuna era de cinco años.
Vacuna nasal: la clave para combatir el COVID-19
Científicos en todo el mundo estudian desde hace un año y medio, desde el inicio de la pandemia por COVID-19, la mejor manera de prevenir el virus respiratorio SARS-CoV-2, causante de la enfermedad que ha provocado hasta ahora 183 millones de infecciones y casi 4 millones de muertos en el planeta.
En este tiempo se comprobó que la replicación del SARS-CoV-2 se dirige a las células ciliadas nasales en las primeras etapas de la infección por COVID-19. Los estudios epidemiológicos centrados en los mecanismos de infección viral pueden proporcionar información sobre el desarrollo de tratamientos preventivos eficaces. Así, el establecimiento de la inmunidad de la mucosa nasal contra el SARS-CoV-2 a través de una vacuna nasal podría ser la forma más eficaz de combatir la infección por COVID-19. Comprender cómo se produce la infección vírica puede proporcionar pistas importantes para que los investigadores desarrollen estrategias de prevención de la transmisión vírica y desarrollen agentes terapéuticos y vacunas eficaces.
El SARS-CoV-2, el agente causante de la COVID-19, entra en las células del huésped a través de la interacción entre la proteína de espiga del virus y el dominio de unión al receptor extracelular de la ACE2. La entrada del virus en las células se completa con varias proteasas, que permiten que las membranas viral y celular se fusionen. Aunque se sabe que el tracto respiratorio superior se ve comprometido en la fase inicial de la infección, aún no se han identificado los tipos exactos de células que el virus infecta en la fase más temprana.
Dirigidos por el director KOH Gou Young, los científicos del Centro de Investigación Vascular del Instituto de Ciencias Básicas de Corea del Sur han descubierto recientemente los procesos que intervienen en las fases más tempranas de la infección por Covid-19
El grupo lo ha conseguido combinando la tinción por inmunofluorescencia (IFS) y la secuenciación de ARN unicelular (scRNA-seq) de las moléculas que intervienen en el proceso de entrada del virus. De este modo, Koh y sus colegas identificaron la diana exacta del coronavirus a nivel celular comparando los resultados de los sujetos infectados con COVID-19 con los de los controles sanos.
Los investigadores buscaron primero la presencia de las moléculas predominantes relacionadas con la entrada del SARS-CoV-2, como lo son ACE2, TMPRSS2 y FURIN, en las superficies de varios tipos de células del epitelio nasal. Se descubrió que estas proteínas estaban presentes en grandes cantidades en las células ciliadas. Además, las caras apicales (superiores) de estas células mostraban niveles más altos de estas moléculas en comparación con la cara basal (inferior). A continuación, los investigadores estudiaron más a fondo estas células epiteliales nasales utilizando scRNA-seq y visualizaron las células en diferentes grupos utilizando UMAP. Se recogieron muestras de 4 pacientes el primer día de su diagnóstico de COVID-19, que se compararon con 2 muestras de donantes sanos. Se descubrió que la fracción de células multiciliares estaba muy reducida en las muestras de los pacientes infectados, mientras que había un aumento de las células secretoras y de las células diferenciadoras. Esto indicaba que las células multiciliares eran las primeras en ser atacadas y eliminadas por el virus, que luego son sustituidas por los últimos tipos de células.
El estudio también midió el nivel de transcripciones de ARNm del SARS-CoV-2 dentro de los distintos tipos de células. Entre todas las células epiteliales de los pacientes infectados por COVID-19, el 38% de las células fueron etiquetadas como células SARS-CoV-2hi. Hasta el 75% de los genes detectados en estas células eran de origen viral, en comparación con menos del 1% para otros grupos de células. Esto significa que estas células sirven como fábricas principales para la producción masiva de virus SARS-CoV-2. Aunque no fue posible identificar directamente estas células mediante RNA seq debido a que producen principalmente ARNm viral, los investigadores emplearon un análisis de pseudo trayectoria temporal para predecir sus trayectorias de diferenciación.
La trayectoria de diferenciación mostró que las células del SARS-CoV-2hi probablemente se originaron a partir de células ciliadas. Otros análisis de IFS en las muestras de los pacientes infectados determinaron de forma concluyente que hasta el 85% de las fábricas de SARS-CoV-2 eran en realidad células multiciliadas. Este estudio pudo determinar que las células multiciliadas del epitelio nasal son las primeras células a las que se dirige la infección temprana por Covid-19. Esto implica que dirigirse a estas células mediante tratamientos específicos, como por ejemplo a través de sprays nasales, puede ser una estrategia ideal para frenar la infección por COVID-19 en las primeras fases.
Estudio argentino de vacuna nasal
En marzo, científicos argentinos presentaron un nuevo proyecto de vacuna contra el SARS-CoV-2 a base de proteínas (RBD), que es una porción de la proteína S del virus y nanopartículas, que genera anticuerpos.
Gracias al notable y destacado trabajo que vienen llevando adelante hace tres años dos equipos de investigación del Instituto de Estudios Inmunológicos y Fisiopatológicos (IIFP, CONICET-UNLP) y el Instituto de Investigaciones Fisicoquímicas Teóricas y Aplicadas (INIFTA, CONICET-UNLP), nació ARGENVAC 221, el potencial y posible nombre con el que se bautizaría al inoculante pensado y desarrollado por la ciencia local, particularmente por un grupo de científicos multidisciplinario de La Plata, integrado por químicos, bioquímicos e inmunólogos entre otros.
El desarrollo, que se encuentra en Fase Preclínica para todo 2021, es llevado adelante por los equipos encabezados por los investigadores del CONICET Guillermo Docena y Omar Azzaroni, del IIFP y el INIFTA respectivamente, y se basa en el uso de fragmentos de la proteína S, que se encuentra en la cubierta del virus SARS-CoV-2, causante de la enfermedad, y es el arma que este utiliza para invadir e infectar las células blanco, que son las del epitelio nasal y, principalmente, pulmonar, donde en contacto con distintos tipos de receptores se divide y multiplica para invadir otras células.
Lo que el equipo busca es encapsular esas fracciones de la proteína en nanopartículas e inocularlas para generar los anticuerpos necesarios que permitan bloquear la entrada del virus, y provoquen la respuesta de memoria que garantice inmunidad protectora en el tiempo. “En principio, la idea es emplear este método para el desarrollo de una vacuna de tipo sistémica, que podría aplicarse por ejemplo de manera intramuscular como es el caso de las que se han obtenido para COVID-19, pero evaluamos también la posibilidad de hacerlo en una vacuna mucosal, es decir, las que se aplican en mucosas ya sea de manera intranasal o vía oral”, comenta Docena.
Si bien los equipos aunaron esfuerzos para contribuir en la lucha contra el COVID-19, los antecedentes de colaboración entre ambos datan de 2018. Para el caso del coronavirus, sumaron capacidades referidas al desarrollo y optimización de inmunoterapias para enfermedades inflamatorias e infecciosas; sistemas biológicos, patologías y métodos para evaluar la inmunidad generada por las vacunas; y sistemas basados en tecnología de nanopartículas. “Lo que proponemos es encapsular las proteínas virales en nanopartículas construidas mediante ensamblado molecular. Lo que hacemos es diseñar bloques de construcción de manera tal que al ponerlos en una solución se ensamblan espontáneamente formando una nanopartícula”, cuenta Azzaroni, y continúa: “Las características de este tipo de ensamblados hacen que sea posible encapsular diferentes elementos biológicos de manera relativamente controlable, lo que tiene potencial interés en el desarrollo de vacunas”.
En el camino por desarrollar la vacuna, se encuentran estudiando distintos protocolos de administración para implementar durante la etapa de experimentación en animales, y estudiando las respuestas inmunes inducidas.
La OMS otorgó la autorización de emergencia a la vacuna de Moderna
La Organización Mundial de la Salud (OMS) otorgó este viernes su homologación de emergencia a la vacuna contra el covid-19 de la firma estadounidense Moderna. De esta manera, se convierte en el cuarto inoculante que obtiene esta luz verde del organismo de la ONU luego de que así lo hicieran los de Pfizer, AstraZeneca y Janssen (Johnson & Johnson).
Esta aprobación implica que las vacunas de Moderna pueden formar parte del programa COVAX, mediante el que la OMS distribuye dosis de vacunas -principalmente a países en desarrollo- y que hasta ahora mayoritariamente ha enviado vacunas fabricadas por AstraZeneca. Y también contribuye a que los países que no tienen medios para determinar si un medicamento es eficaz e inocuo, puedan acceder más rápidamente al mismo.
Previamente, la vacuna de Moderna, que al igual que aquella desarrollada por Pfizer usa la tecnología del ARN mensajero, había sido revisada por el Grupo Estratégico Asesor de Expertos, también ligado a la OMS, que ya había recomendado su uso en pacientes mayores de 18 años.
La OMS revisa estos días también el posible uso de emergencia de las vacunas chinas fabricadas por los laboratorios Sinopharm y Sinovac, aunque por ahora no ha emitido ninguna conclusión, pese a que los expertos de la organización iniciaron el estudio de los datos de la primera de ellas antes que los de Moderna.
La vacuna rusa Sputnik V, del laboratorio Gamaleya, también es tomada en consideración para un posible listado, aunque se encuentra en fases anteriores del proceso de homologación por parte de la OMS, a la espera de tener más datos para tomar la decisión de incluirla.
La vacuna de Moderna ha mostrado una eficacia del 94,1 % en pruebas de laboratorio y, según remarcó la OMS, puede mantenerse a temperaturas de entre 2 y 8 grados, similares a las de una nevera común, por lo que no necesita conservarse en ultrafrío, lo que facilita su distribución y almacenamiento.
La Administración de Alimentos y Medicamentos de los Estados Unidos emitió una autorización de uso de emergencia para la vacuna Moderna el 18 de diciembre de 2020 y la Agencia Europea de Medicamentos concedió una autorización de comercialización válida en toda la Unión Europea el 6 de enero de 2021.
Las autoridades de Moderna declararon el jueves que esperaban producir hasta 3.000 millones de dosis de su vacuna en 2022 mediante nuevos compromisos de financiación para impulsar el suministro en los centros de fabricación de Europa y Estados Unidos.
Cuba, a un paso de lograr la primera vacuna latinoamericana
Se llaman Soberana 02 y Abdala, y son los dos candidatos vacunales cubanos contra la covid-19 que más lejos han llegado en su desarrollo. Ambos están en fase 3 de ensayos clínicos, la última antes de su aprobación y si todo sale ―como esperan los científicos cubanos― antes de terminar el verano, la isla podría disponer de una vacuna propia con la que inmunizar a toda su población, de 11,2 millones de habitantes. De lograr la aprobación de la Agencia Nacional Reguladora de Cuba, algo que parece muy probable, Soberana 02 y Abdala se convertirán en los próximos meses en las primeras vacunas anticovid concebidas y producidas en América Latina.
La Organización Panamericana de la Salud (OPS) considera todo un lujo y un “privilegio” que un pequeño país como Cuba haya logrado desarrollar cinco candidatos de vacunas, y que dos se encuentren en la última etapa de ensayos clínicos, en la que se prueba su eficacia. “No se trata de ningún milagro: existe un notable desarrollo científico en Cuba y una experiencia de 30 años en fabricar vacunas”, dijo en una reciente entrevista con EL PAÍS el representante en Cuba de la OPS/OMS, José Moya, quien destacó que no es casualidad que la isla fuera el primer país en desarrollar una vacuna antimeningocócica, además de fabricar —a comienzos de los noventa— otra contra la hepatitis b que fue ampliamente empleada en América Latina y África.
Todos los prototipos cubanos se basan en inocular una proteína de la espícula del coronavirus, la parte que se une a las células que infecta, para producir una respuesta inmunológica. Soberana 02, en la que más expectativas hay depositadas, añade además un potenciador de la respuesta inmune. Cuba ya ha desarrollado con éxito otra vacuna con este principio contra la bacteria Haemophilus influenzae b responsable de algunas meningitis y neumonías.
Según Moya, los científicos cubanos están trabajando sobre plataformas conocidas y eso siempre es una seguridad. “Este tipo de vacunas son las más tradicionales y seguras, además de tener la ventaja de que se conservan a una temperatura de dos a ocho grados”, indicó el epidemiólogo peruano, que considera una fortaleza de Cuba poseer una agencia reguladora sólida y de referencia en América Latina, como es el Centro para el Control Estatal de Medicamentos, Equipos y Dispositivos Médicos, con el que la OPS colabora desde hace años. Es esta agencia la que finalmente decidirá si Soberana 02 y Abdala se convierten en vacunas y se autoriza su uso de emergencia antes de que concluyan todas las pruebas.
Ensayos con voluntarios
El pasado 3 de abril concluyó la aplicación de la primera dosis de Abdala en 48.000 voluntarios de las provincias orientales de Santiago de Cuba, Guantánamo y Granma, y el 5 de abril comenzó a ponerse la segunda inyección de esta vacuna, de la que se administrarán tres dosis (0, 14 y 28 días) en dos grupos, uno experimental y otro de control. El 5 de abril se inició también la aplicación de la segunda dosis de Soberana 02 a los cerca de 42.000 voluntarios incluidos en el ensayo fase III en La Habana. Soberana 02 fue el primer candidato anticovid-19 de la isla que llegó a la última etapa de ensayos, pero con un esquema más largo de inyecciones: a los 0, 28 y 56 días.
De los laboratorios de BioCubaFarma, entidad a la que pertenecen 32 institutos, centros de investigación e industrias de producción biotecnológica y farmacéutica, ya han salido más de 300.000 dosis de Soberana 02 y Abdala, y sus directivos aseguran que tienen capacidad para producir 100 millones de viales antes de que termine 2021. El objetivo declarado es tener al menos una vacuna lista en verano y empezar la vacunación masiva en julio y agosto. Se pretende tener inmunizada a la mitad de la población en septiembre y a todos los cubanos antes de que finalice el año.
“Los resultados hasta ahora son alentadores: ambos candidatos vacunales han demostrado ser seguros y capaces de generar anticuerpos específicos contra el virus. Somos optimistas”, declaró poco antes de comenzar la fase III Eulogio Pimentel, vicepresidente del grupo empresarial BioCubaFarma, que produce ocho de las 13 vacunas que forman parte del programa nacional de vacunación de la isla.
Los cinco candidatos cubanos contra la covid-19 —todos de nombres patrióticos— son: Soberana 01, Soberana 02 y Soberana Plus (concebida para aplicarse a convalecientes de covid-19, actualmente en fase 2 de ensayos clínicos), que son desarrollados por el Instituto Finlay; y Abdala y Mambisa (que tiene la peculiaridad de ser administrada mediante un espray nasal), del Centro de Ingeniería Genética y Biotecnología.
Para Cuba, coronar con éxito el desarrollo de sus vacunas es de crucial importancia. En primer lugar, por el prestigio científico y político que representa, pero también por motivos económicos en momentos en que la isla atraviesa una de las peores crisis de su historia, y cuando la epidemia de coronavirus está en su peor momento (una media de 1.000 casos diarios en los últimos días), y no existen planes de adquirir ninguna vacuna extranjera.
Cuba pretende exportar su vacuna, y ya algunos países del área han expresado su interés. Venezuela anunció la semana pasada que se dispone a fabricar en un laboratorio de Caracas la vacuna Abdala, todavía en fase de pruebas, en cooperación con el Gobierno de La Habana. También Jamaica y Surinam, entre otros países del Caricom (Comunidad del Caribe), han mostrado su interés en acceder a las vacunas cubanas cuando estén listas.
Moderna afirma que su vacuna Covid no tiene relación con trombos
Moderna ha afirmado este martes que su vacuna contra el Covid-19 no ha tenido ninguna asociación con trombosis del seno venoso cerebral (CVST) o con otro tipo de eventos trombóticos. El anuncio se ha producido tras el análisis de los datos extraídos de las más de 64,5 millones de dosis administradas en todo el mundo. La compañía farmacéutica ha afirmado que los datos se recopilaron hasta el pasado 22 de marzo, y el número de vacunas ya administradas se obtuvo de la web del Centros para el Control y la Prevención de Enfermedades (CDC) de Estados unidos.
Además, explican que también han obtenido información del Centro Europeo para la Prevención y el Control de Enfermedades (ECDC, por sus siglas en inglés). Este estudio se ha realizado con los datos de diferentes países según la proporción de dosis distribuidas y administradas.
Takeda: presentaciones regulatorias para vacuna del dengue
Takeda anunció que la Agencia Europea de Medicamentos (EMA, por sus siglas en inglés) ha aceptado los paquetes de presentaciones de la empresa correspondientes a su vacuna candidata contra el dengue (TAK-003), que está en investigación para la prevención del dengue provocado por cualquiera de los serotipos del virus en personas de entre 4 y 60 años. Takeda prevé hacer presentaciones regulatorias en Argentina, Brasil, Colombia, Indonesia, Malasia, México, Singapur, Sri Lanka y Tailandia durante 2021.
"Las presentaciones regulatorias correspondientes a nuestra vacuna candidata contra el dengue, TAK-003, representan un avance importante para las personas que viven en comunidades amenazadas por la enfermedad o que viajan a lugares afectados", señaló Derek Wallace, vicepresidente y líder del Programa Global de Dengue de Takeda.
Derek sostuvo que "los brotes de dengue, que producen medio millón de hospitalizaciones por año a nivel mundial, pueden agobiar a las comunidades y gobiernos por su amplio impacto en el sistema sanitario".
"Con opciones limitadas para prevenir la enfermedad, hay una necesidad apremiante de vacunas contra el dengue disponibles a nivel mundial. Takeda se compromete a colaborar con las autoridades regulatorias y los organismos prescriptores para apoyar la evaluación de nuestras presentaciones y lograr el acceso a TAK-003", afirmó.
Takeda participa en la primera evaluación paralela de un producto medicinal de la EMA para uso en la Unión Europea (UE), y a través del procedimiento EU-M4all (anterior artículo 58) para los países fuera de la UE. Junto con la opinión científica emitida por el Comité de Medicamentos de Uso Humano (CHMP), los entes reguladores nacionales en países que participan en el procedimiento EU-M4all harán sus propias evaluaciones para determinar si se otorgan las autorizaciones de comercialización de TAK-003. Takeda también busca la aprobación de TAK-003 en países endémicos del dengue que no participan en el proceso EU-M4all.
Las presentaciones regulatorias correspondientes a TAK-003 incluyen datos sobre la eficacia y seguridad a largo plazo durante 36 meses a partir del crucial Estudio de la eficacia de la vacuna tetravalente contra el dengue (TIDES, por sus siglas en inglés) de fase 3 en curso. Takeda prevé presentar y publicar detalles de los datos recopilados durante 36 meses en una reunión científica y una revista revisada por expertos este año.
Takeda también tiene previsto hacer presentaciones regulatorias en Estados Unidos y posteriormente en otros países en Asia y Latinoamérica.
EU-M4all
EU-M4all (o Medicamentos de la UE para todos) es un procedimiento para facilitar el acceso de los pacientes a medicamentos esenciales o vacunas cuyo fin es el de prevenir o tratar enfermedades de gran interés para la salud pública. Mediante el procedimiento EU-M4all (anteriormente conocido como el procedimiento del artículo 58), la EMA, en alianza con la Organización Mundial de la Salud (OMS), puede brindar una opinión científica sobre los medicamentos y vacunas contra enfermedades que son prioritarias para la salud pública, destinados a mercados fuera de la UE.
Acerca de TAK-003
La vacuna candidata tetravalente contra el dengue (TAK-003) de Takeda se basa en un virus del dengue vivo atenuado serotipo 2, que ofrece la 'estructura' genética para los cuatro virus de la vacuna. Los datos clínicos de la fase 2 en niños y adolescentes mostraron que TAK-003 indujo respuestas inmunitarias contra los cuatro serotipos del dengue tanto en participantes seropositivos como seronegativos, que persistió durante 48 meses tras la vacunación y se observó que la vacuna era segura y bien tolerada en términos generales. El ensayo fundamental de fase 3 TIDES cumplió con su criterio de valoración principal de la eficacia general de la vacuna (EV) contra el dengue confirmado virológicamente (DCV) tras 12 meses de seguimiento y todos los criterios de valoración secundarios tras 18 meses de seguimiento para el que había una cantidad suficiente de casos de dengue, incluso la EV contra el dengue en pacientes hospitalizados y la EV en participantes seropositivos y seronegativos al inicio. La eficacia variaba según el serotipo. Los resultados demostraron que TAK-003 se toleró de manera satisfactoria en términos generales y no se han observado riesgos de seguridad importantes hasta la fecha.
Acerca del ensayo de fase 3 TIDES (DEN-301)
El ensayo TIDES de fase 3, doble ciego, aleatorizado y controlado con placebo evalúa la seguridad y la eficacia de dos dosis de TAK-003 para la prevención del dengue sintomático, de cualquier gravedad y confirmado por análisis de laboratorio, provocado por cualquiera de los cuatro serotipos de virus dengue en niños y adolescentes. El ensayo TIDES es el mayor ensayo clínico de intervención de Takeda hasta la fecha, en el que participaron más de 20.000 niños y adolescentes sanos de entre 4 y 16 años de edad que viven en zonas donde el dengue es endémico. Los participantes en el estudio fueron asignados aleatoriamente para recibir 0,5 ml de TAK-003 o placebo mediante inyección subcutánea en los días 1 y 90. El estudio consta de cinco partes. La primera parte y el análisis del criterio de valoración principal evaluó la eficacia de la vacuna (EV) y su seguridad en los 15 meses posteriores a la primera dosis (12 meses después de la segunda dosis). La segunda parte del estudio siguió durante otros seis meses para completar la evaluación de los criterios de valoración secundarios de la EV por serotipo, seroestado inicial y gravedad, incluso EV para pacientes hospitalizados por dengue. La parte 3 evalúa la EV y la seguridad a largo plazo mediante un seguimiento de los participantes durante otros dos años y medio a tres. La parte 4 evaluará la seguridad durante 13 meses tras la vacuna de refuerzo y la parte 5 evaluará la seguridad a largo plazo durante un año posterior a la finalización de la parte 4.
El ensayo se lleva a cabo en zonas de América Latina (Brasil, Colombia, Nicaragua, Panamá y República Dominicana) y Asia (Filipinas, Sri Lanka y Tailandia) donde el dengue es una enfermedad endémica, existen necesidades no satisfechas en cuanto a su prevención y en las que el dengue es una de las principales causas de enfermedad grave y muerte entre los niños. Se extrajeron muestras de sangre iniciales, de referencia, de todos los individuos participantes en el ensayo para poder evaluar la seguridad y la eficacia en función del seroestado. Takeda, junto con un Comité de supervisión de datos independiente formado por expertos, realizan un seguimiento activo de la seguridad de manera permanente.
La OMS confirmó la seguridad de la vacuna de AstraZeneca
Luego de que a principios de este mes algunos países europeos cuestionaran la aplicación de la vacuna elaborada por el laboratorio AstraZeneca y la Universidad de Oxford en adultos mayores y esta semana se conocieran casos de de trombosis y coágulos sanguíneos en personas que habían sido vacunadas con esa formulación, hoy la Organización Mundial de la Salud (OMS) aseguró que no hay razón para no usarla.
Asimismo, la Agencia Europea de Medicamentos (EMA) ayer se pronunció acerca de la decisión de la Autoridad Sanitaria Danesa de detener su campaña de vacunación con la vacuna COVID-19 AstraZeneca por los eventos de trombosis mencionados.
“Actualmente, no hay indicios de que la vacunación haya causado estas afecciones, que no figuran como efectos secundarios de esta vacuna. La posición del comité de seguridad de la EMA es que los beneficios de la vacuna continúan superando sus riesgos y la vacuna puede continuar administrándose mientras se está investigando los casos de eventos tromboembólicos”, informó el organismo en un comunicado. Ya se están revisando todos los casos de eventos troboembólicos y otras afecciones relacionadas con los coágulos de sangre, notificados después de la vacunación con la vacuna COVID-19 AstraZeneca", agregaron.
En tanto desde el laboratorio informaron que un análisis de sus datos de seguridad de más de 10 millones de registros “no ha mostrado evidencia de un mayor riesgo de embolia pulmonar o trombosis venosa profunda en ningún grupo de edad definido, género, lote o en ningún país en particular con la Vacuna COVID-19 AstraZeneca”. “De hecho, el número observado de este tipo de eventos es significativamente menor en los vacunados que lo que cabría esperar entre la población general”, reforzaron en un parte de prensa difundido por la compañía.
“En nuestro país, la vacuna COVID-19 AstraZeneca fue autorizada como producto para uso de emergencia el 30 de diciembre por la Anmat. Se puede administrar en mayores de 60 años, porque se siguió la recomendación de la OMS en base a evidencias que demuestran que la vacuna tiene un perfil seguro”, afirma la doctora Ángela Gentile, miembro de la Comisión Nacional de Seguridad en Vacunas de la Argentina en oportunidad de que se pusiera en duda la seguridad de la formulación en adultos mayores.
Al país arribaron el 17 de febrero 580 mil dosis de la vacuna Covishield, la formulación de AstraZeneca/Oxford fabricada en India (el 9 de ese mismo mes las autoridades sanitarias habían autorizado su uso de emergencia) y según informaron desde la cartera sanitaria, al día de hoy fueron distribuidas 547.500 dosis y aplicadas 468.061, tal como figura en el Registro Federal de Vacunación Nominalizado Nomivac.
La vacuna Covishield se produce en el Serum Institute de la India a partir de un acuerdo de colaboración en el contexto de una transferencia tecnológica del laboratorio anglosueco y la universidad británica. El Estado argentino acordó la adquisición de un total de 1.160.000 dosis. Otras 580 mil llegarían en el transcurso de este mes en una aerolínea privada.
Vacunas: qué hacer si una persona ya tuvo Covid-19
El COVID-19 es una enfermedad producto de la irrupción del nuevo coronavirus SARS-CoV-2 que originó la actual pandemia declarada por la Organización Mundial de la Salud (OMS).
A pesar de la llegada de las primeras vacunas, los científicos siguen están aprendiendo del comportamiento del COVID-19 y su evolución, mientras el mundo registra más de 107 millones de infectados y 2,3 millones de fallecidos desde su origen en la ciudad china de Wuhan, en diciembre de 2019.
En ese sentido, las vacunas que actualmente son desarrolladas por varias farmacéuticas, son herramientas en las que muchos han puesto sus esperanzas para proteger a la población y evitar que más personas sigan muriendo a causa del SARS-CoV-2, el virus que provoca la enfermedad.
No obstante, alrededor de estas surgen un sinnúmero de dudas. Una de ellas es la que plantean quienes ya han sufrido la enfermedad que, en algunos casos, consideran que ya no necesitan la vacuna porque es probable que no vuelvan a infectarse.
Pero, ¿qué sabemos acerca de cómo la inmunidad de una infección previa se compara con la protección que dan las nuevas vacunas? La respuesta corta: no mucho. Pero las vacunas para el COVID-19 han prevenido la enfermedad de manera predecible, y son una apuesta mucho más segura, dijeron los expertos.
“Es difícil predecir quién sobrevivirá ileso a una infección”, dijo en diálogo con The New York Times Jennifer Gommerman, inmunóloga de la Universidad de Toronto. Dadas todas las incógnitas -como la capacidad hospitalaria de una región o la fuerza de la respuesta inmune de una persona- elegir la enfermedad en lugar de la vacuna es “una decisión muy mala”, afirmó. “La principal ventaja de una vacuna es que es predecible y segura. Ha sido diseñada de forma óptima para generar una respuesta inmune efectiva”, agregó.
“Las vacunas hasta ahora han demostrado que generan una respuesta inmune mayor que la enfermedad natural. Por otro lado, los primeros datos de eficacia muestran que la vacuna es eficaz aún en personas que ya han tenido la enfermedad. En la campaña de vacunación no será un criterio para no vacunar a alguien el haber tenido la enfermedad”, aseguró el doctor Pablo Bonvehí, médico infectólogo (MN: 62.648), jefe de la Sección Infectología y Control de Infecciones del CEMIC.
“No hay nada perjudicial en obtener un estímulo para una respuesta inmune que ya se ha tenido antes”, reafirmó Marion Pepper, inmunóloga de la Universidad de Washington en Seattle. “Podrías obtener una respuesta inmune aún mejor al aumentar la inmunidad de la primera infección con la vacuna”. La idea de la especialista se refuerza con la noticia del fin de semana que indica que dos estudios científicos demostraron que las personas que ya se han infectado por coronavirus necesitarían una sola aplicación para alcanzar la inmunidad, lo cual genera una gran importancia por la posibilidad de cambiar los criterios de inmunización para hacer frente a la escasez de inyecciones, según los expertos.
En un nuevo estudio los investigadores encontraron que las personas que habían sido infectadas previamente con el virus informaron fatiga, dolor de cabeza, escalofríos, fiebre y dolor muscular y articular después de la primera inyección con más frecuencia que aquellos que nunca habían sido infectados. Los sobrevivientes de la enfermedad también tuvieron niveles de anticuerpos mucho más altos después de la primera y segunda dosis de la vacuna.
Según estos resultados, dicen los investigadores, las personas que han tenido COVID-19 pueden necesitar solo una inyección. “Creo que una vacuna debería ser suficiente”, aseveró Florian Krammer, virólogo de la Escuela de Medicina Icahn en Mount Sinai y autor del estudio. “Esto también evitaría a las personas un dolor innecesario al recibir la segunda dosis y liberaría dosis adicionales de la vacuna”, agregó.
¿Cuál es el riesgo de reinfección?
El riesgo de reinfección parece ser bastante bajo según los expertos. Los Centros para el Control y la Prevención de Enfermedades (CDC, por sus siglas en inglés) afirman que el riesgo de reinfección es ‘bajo’ dentro de los primeros 90 días después de haberse infectado con COVID. “Igualmente, en base a lo que sabemos de virus similares, se espera que haya algunas reinfecciones”, señalan los CDC en su sitio web.
“En algún momento tendremos que averiguar si 90 días es el número correcto”, dijo Yvonne Maldonado, quien representa a la Academia Estadounidense de Pediatría en las reuniones del Comité Asesor sobre Prácticas de Inmunización. Pero por ahora, “las personas que tienen evidencia de infección recientemente probablemente no deberían estar en la primera línea de la vacunación porque hay muy pocas vacunas disponibles”.
Sin embargo, en otros casos, se cree que una infección natural es más poderosa que una vacuna. Por ejemplo, el hecho de contraer paperas -que en casos raros puede causar problemas de fertilidad en los hombres- genera inmunidad de por vida, pero algunas personas que han recibido una o dos dosis de la vacuna siguen contrayendo la enfermedad.
En el caso de coronavirus, la inmunidad natural que provoca es afortunadamente bastante fuerte. La gran mayoría de las personas infectadas producen al menos algunos anticuerpos y células inmunes que pueden combatir la infección. Y la evidencia hasta ahora sugiere que esta protección persistirá por años, lo que prevendrá enfermedades serias, si no la reinfección.
“En la mayoría de los casos, una infección produce una respuesta inmune mayor y más duradera. Esto es porque las vacunas, por lo menos las más antiguas, eran virus atenuados y la infección es caudada por el virus completo. En principio, cuando uno ya tuvo una infección, como la respuesta inmune es mayor que la vacuna no tiene mucho sentido vacunarse. Salvo en aquellos casos donde la inmunidad no persiste. Tendrá que pasar tiempo para que podamos saberlo con certeza”, señaló en diálogo con este medio la doctora Cristina Freuler, médica infectóloga y jefa del Departamento de Medicina Interna del Hospital Alemán.
Pero hay un “rango dinámico masivo” en esa respuesta del organismo, con una diferencia de 200 veces en los niveles de anticuerpos. En las personas que están levemente enfermas, la protección inmunológica capaz de prevenir una segunda infección puede disminuir en unos pocos meses. “Esas personas podrían beneficiarse más de la vacuna que otras”, afirmó Bill Hanage, epidemiólogo de la Escuela de Salud Pública T.H. Chan de Harvard.
Consultado por este medio sobre el tema de reinfecciones, el doctor Francisco Nacinovich, jefe de infectología del Instituto Cardiovascular de Buenos Aires y miembro de la comisión de vacunas de la Sociedad Argentina de Infectología, indicó: “Aún habiendo contraído la enfermedad es recomendable vacunarse. Es la indicación de nuestra autoridad sanitaria. No se sabe cuánto duran los anticuerpos por la infección natural. Se cree que duran entre noventa y cien días, en algunas personas menos y no todos tienen anticuerpos protectores. En general, las vacunas estimulan el sistema inmunológico evitando los efectos adversos.
¿Qué sucede con las variantes nuevas?
Alrededor del mundo se detectaron múltiples variantes del SARS-CoV-2 en los últimos meses. “En general cuando el virus contagia se replica, y esa posibilidad es la que hace que el virus pueda llegar a mutar”, explica a Infobae el médico infectólogo Hugo Pizzi (M.P. 54.101). “Por eso pedimos por varias razones epidemiológicas que la gente se cuide, porque cuantos más casos haya, más riesgo hay de que haya mutación. Al principio creíamos que las mutantes que estábamos viendo eran más contagiosas pero menos letales. Sin embargo, Patrick Vallance, asesor jefe científico del Reino Unido, ya dijo -y está publicado- que es más letal. Él hace un cálculo que muestra que el coronavirus antes mataba 10 personas sobre 1000 personas, y ahora 13. La variante brasileña no escapa a ese hecho. La prueba evidente está que tiene colapsada a Manaos con más de 1000 muertes diarias”.
Según declaraciones a este medio del inmunólogo Jorge Geffner, “hay preocupación por todas las variantes. La que más preocupa de las de Brasil tiene que ver con el desastre que ocurrió en Manaos. En base a esa experiencia, se piensa que tiene más transmisibilidad, es decir que es más contagiosa”. Una pesquisa preliminar del centro de investigación médica Fundación Oswaldo Cruz (Fiocruz) indicó que esta nueva variante es un “fenómeno reciente”. Probablemente se desarrolló en diciembre y evolucionó a partir de variantes que se encontraban en circulación en Amazonas.
Para Anthony Fauci, director del Instituto Nacional de Alergias y Enfermedades Infecciosas de Estados Unidos, existe la “necesidad de seguir de cerca las variantes y de acelerar los esfuerzos de vacunación antes de que surjan nuevas mutaciones incluso más peligrosas. La mejor manera de evitar que un virus siga evolucionando es impedir que se replique y eso se consigue vacunando a la gente lo más rápido posible”.
¿Debo ir a vacunarme si enfermo ahora?
La recomendación médica indica que si uno está cursando la enfermedad no es conveniente vacunarse hasta tanto concluyan los síntomas y la persona sea dada de alta. Igualmente, no hay una recomendación de tiempo mínimo entre la infección y la vacunación.
Además, no hay datos de seguridad sobre personas que hayan recibido una terapia con anticuerpos o plasma convaleciente para tratar una infección por COVID-19. Dado que la reinfección parece ser poco común en los 90 días posteriores a la infección inicial, los CDC recomiendan como precaución que la persona espere al menos 90 días.
¿Necesito ambas dosis de la vacuna?
Todas las vacunas lanzadas hasta ahora se componen de 2 dosis con 21 o 28 días de diferencia para alcanzar una alta inmunidad. Actualmente se recomienda que las personas sigan ese calendario de vacunación hasta que se realicen más investigaciones y los funcionarios de salud hagan otra recomendación.
“Se ha planteado el concepto de administrar una sola vacuna de refuerzo a quienes han tenido una infección natural como forma de preservar el suministro limitado de vacunas y ponerlas a disposición de quienes nunca desarrollaron la infección por COVID”, según el estudio médico citado precedentemente.
Lo más visto
- Covishield, la vacuna que India lanzó con Oxford-AstraZeneca
- El gobierno establece los requisitos para la producción de cannabis medicinal
- Anmat aprobó en el país la primera vacuna que protege contra el dengue
- Comunicación de Novo Nordisk: Diferencias en la indicación de Victoza® y Saxenda®
- Ibupirac declarado apto para celíacos