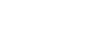Mostrando artículos por etiqueta: Johnson & Johnson
ANMAT aprueba terapia combinada para la Hipertensión Arterial Pulmonar
Argentina se convirtió en el segundo país a nivel mundial en aprobar y comercializar la terapia combinada en un solo comprimido para el tratamiento a largo plazo de la Hipertensión Arterial Pulmonar (HAP). Esta nueva alternativa terapéutica, desarrollada por Janssen, Compañías Farmacéuticas de Johnson & Johnson, y aprobada por ANMAT, combina Macitentán y Tadalafilo, reduciendo la morbilidad para pacientes en Clase Funcional II o III de la Organización Mundial de la Salud cuya forma de la enfermedad puede ser idiopática, hereditaria o asociada a enfermedades del tejido conectivo o cardiopatía congénita.
La HAP es una enfermedad grave, progresiva y poco frecuente que hace que las paredes de las arterias pulmonares se vuelvan gruesas y rígidas, estrechando el espacio para que fluya la sangre y provocando un aumento de la presión sanguínea dentro de los pulmones, lo que conduce a una sobrecarga de trabajo en la mitad derecha del corazón. Si no se trata, puede provocar insuficiencia ventricular derecha, un tipo grave de insuficiencia cardiaca, que puede ser incapacitante e incluso mortal. Por ello, el diagnóstico temprano y el acceso a tratamiento oportuno son cruciales para mejorar la esperanza y calidad de vida.
El tratamiento está indicado para pacientes que actualmente reciben tratamiento concomitante diario con dosis estables tanto de Macitentán 10 mg como de Tadalafilo 40 mg en forma de comprimidos separados, quienes hasta ahora no contaban con una opción que combine dos o más medicamentos para tratar la HAP. “La combinación en un solo comprimido es una alternativa que puede ayudar a los médicos a optimizar el tratamiento de la enfermedad, con el potencial de aumentar la comodidad del paciente al evitar la toma de varios comprimidos y por lo tanto ayudando a mejorar la adherencia y los resultados en el pronóstico de la enfermedad”, dice Jorge Osvaldo Cáneva, neumonólogo y Jefe del Servicio de Hipertensión Pulmonar del Hospital Universitario Fundación Favaloro.
Esta nueva terapia combinada no sólo busca aliviar la carga de la enfermedad para el paciente, sino que también podrá ser un alivio económico para ellos quienes, hasta ahora, debían pagar el tadalafilo sin cobertura por parte de su seguro de salud, al tiempo que reduciría ciertos costos adicionales del sistema sanitario
La aprobación de ANMAT se basa en tres estudios comparativos de biodisponibilidad, que demostraron la bioequivalencia de una dosis única de Macitentán 10 mg y Tadalafilo 40 mg coadministrados como comprimidos individuales en pacientes sanos.
“En Janssen tenemos el objetivo de transformar la Hipertensión Arterial Pulmonar en una enfermedad crónica, manejable a largo plazo, que permita a los pacientes llevar una vida normal. Como parte de nuestro compromiso con la investigación y desarrollo de opciones de tratamiento innovadoras, con esta nueva terapia procuramos simplificar el cuidado del paciente en pos de mejorar su calidad de vida”, dice Rosemarie Gidekel, Directora de Asuntos Médicos, Regulatorios y farmacovigilancia para Janssen Latinoamérica Sur.
Johnson & Johnson se suma como inversor a un emprendimiento argentino
El emprendimiento argentino Mamotest, la primera red de telemamografía de América latina que permite diagnosticar cáncer de mama de forma temprana, obtuvo financiamiento por u$s 3,3 millones. Usará la inversión para seguir creciendo en pos de combatir al tumor maligno más diagnosticado del mundo y la principal causa de muerte de las mujeres.
La iniciativa levantó el capital en una ronda Pre Series A liderada por Johnson & Johnson Impact Ventures (J&J Impact Ventures), un fondo de impacto que forma parte de la fundación de la multinacional Johnson & Johnson.
También participaron otros venture capital, como VC Sonen Capital y Sky High; y compañías que apostaron anteriormente por el proyecto, como Banco Comafi y la farmacéutica Merck Sharp and Dohme (MSD), el principal aportante en la anterior ronda que cerró por u$s 1 millón la start-up en 2021. La inversión acumulada ya alcanza los u$s 5 millones.
El argentino Guillermo Pepe fundó Mamotest en 2013, luego de estudiar un curso de medicina exponencial en Singularity University, universidad en Silicon Valley. El economista de la Universidad Bocconi (Milán) y ahora emprendedor se propuso generar una revolución en el sistema de salud para evolucionar de uno que se dedica a curar pacientes a uno que procure mantenerlos sanos.
La start-up nació como una organización de impacto social para brindar diagnósticos accesibles y de alta calidad en lugares desatendidos de la Argentina, con el objetivo de ofrecer acompañamiento oncológico y disminuir los fallecimientos por esta enfermedad, acortando la brecha en el acceso a la detección.
Los puntos del país donde Mamotest brinda diagnósticos de cáncer de mama.
Cuando hay un diagnóstico temprano, la tasa de supervivencia se eleva a un 90%. Y no sólo se salvan vidas. También, se ahorra dinero, ya que u$s 1 invertido en diagnóstico se traduce en u$s 10 de ahorro en tratamientos posteriores, unos u$s 15 millones al año, estimó Pepe, quien se abocó a solucionar un tema que desvelaba a su padre, radiólogo y especialista en diagnóstico mamario.
El sistema demostró ser financieramente exitoso y creció hasta convertirse en una red de centros de diagnóstico y soluciones de telerradiología que ya atendieron a más de 650.000 usuarios y dan servicio a clientes de los sectores público y privado a gran escala.
Hoy, la empresa opera en México, además de cinco provincias de la Argentina: Buenos Aires, Santa Fe, Corrientes, Chaco y Jujuy. A futuro, contempla la expansión a más países de la región y la posibilidad de utilizar el mismo modelo para diagnosticar otras enfermedades, como el cáncer de pulmón.
Esta ronda marca el inicio de una nueva era, en la que trabajaremos para llevar a la empresa al próximo nivel, con el desarrollo de la predictibilidad en los tratamientos. Es decir, combinar la información del paciente y sus características (condiciones clínicas, psicológicas y socioeconómicas) para predecir cuál sería el tratamiento ideal en cada caso. Potenciaremos el alcance a millones de mujeres, anticipó el fundador y CEO de Mamotest.
Gracias a una innovación implementada, en 2022, llegó a más 500.000 mujeres y 3500 profesionales de la salud. El año pasado fue clave porque marcó el lanzamiento de una plataforma digital que combina Inteligencia Artificial (IA) con un abordaje centrado en la persona. Con este desarrollo, el 87% de las mujeres diagnosticadas accedió a un tratamiento a tiempo.
Entre sus logros, Mamotest cosechó varios reconocimientos. La firma, que es tech partner del Foro Económico Mundial (WEF, por sus siglas en inglés), ganó el Zayed Sustainability Prize, concurso de los Emiratos Árabes Unidos.
Mamotest fue elegida como una de las empresas más innovadoras del mundo
Fue elegida como una de las más innovadoras a nivel global, ubicándose octava en el ranking de América latina, según la revista Fast Company. También fue seleccionada como una de las start-ups globales más disruptivas del rubro de la salud, de acuerdo a Naciones Unidas. Y para la Fundación Norrsken, es una de las 100 compañías que pueden salvar 1 billón de vidas.
La Argentina es el quinto país de América latina con los índices más altos de pacientes con cáncer. Según la Organización Mundial de la Salud (OMS), por año se registran en el mundo 2,2 millones de casos de cáncer de mama y más de 680.000 muertes debido a esta enfermedad. El tratamiento para esta patología está disponible en menos del 15% de los países de ingresos bajos, mientras que la cobertura asciende al 90% en los de ingresos altos, de acuerdo a la Organización Panamericana de la Salud (OPS).
Día de la Salud Bucodental
El cuidado bucodental es una parte fundamental de la salud en general. Estas afecciones son una importante carga para el sector de la salud en la mayoría de los países y afectan a 3.500 millones de personas y 3 de cada 4 vive en países de ingresos medios según la Organización Mundial de la Salud.
El 20 de marzo es el Día Mundial de la Salud Bucodental. Por eso, LISTERINE® impulsa una campaña para concientizar a la población sobre la importancia de la salud bucal y promover hábitos saludables e impulsar el lavado profundo tanto en niños como en adultos. Tanto la boca, como los dientes y las encías, forman parte de los aspectos claves para una vida saludable.
Está comprobado que el 60% de las personas que se cepillan y usan hilo dental, tienen problemas en su boca, es por esto que se recomienda además implementar el uso del enjuague bucal, ya que mejora la salud oral desde el primer uso, es un producto que está odontologicamente comprobado y elimina el 99,9% de los gérmenes que causan la placa, caries y mal aliento.
“Es importante que el enjuague bucal forme parte de la rutina diaria de las personas, ya que los gérmenes se instalan en toda superficie de la boca, no sólo en los dientes que sólo representan el 25% de la superficie de la boca. Usando el cepillo de dientes y el hilo dental, no se remueven todos los gérmenes por lo que es imprescindible contar con un enjuague bucal para que la limpieza sea completa.” explicó Belen Saravi, Essential Health Grouper Manager de Johnson & Johnson Consumer Health.
Según estudios de la Organización Mundial de la Salud, existe una relación directa entre la situación socioeconómica y la prevalencia y gravedad de enfermedades bucodentales y suelen darse desde la infancia hasta la vejez y en todos los grupos de población, ya sean de países de ingresos bajos, medianos o altos. Además los tratamientos por enfermedades bucodentales suelen ser poco accesibles y generalmente las coberturas médicas no cubren este tipo de enfermedades.
Tips de LISTERINE® para una buena salud bucal
- Cepillar los dientes dos veces al día por dos minutos, ya que ayuda a eliminar los alimentos y placa y así combatir las caries dentales y enfermedades de las encías.
- Cepillar todas las superficies, ya sea el interior, superficies exteriores y masticación y superficie de los dientes.
- Utilizar una pasta dental con flúor ya que es clave para combatir las caries dentales.
- No se recomienda enjuagar inmediatamente ya que se elimina el flúor protector.
- Cada tres meses reemplazar el cepillo de dientes.
Utilizar enjuague bucal e hilo dental. La limpieza regular ayuda a eliminar alimentos, reducir enfermedades de las encías y el mal aliento.
Día Mundial del Cáncer de Próstata
El cáncer de próstata es uno de los cánceres más frecuentes en los hombres a nivel mundial. En Argentina, según el Observatorio Global de Cáncer de la Organización Mundial de la Salud, se estiman más de 11.000 nuevos casos anuales, que representan el 20% de todos los tumores malignos en varones. En el Día Mundial del Cáncer de Próstata, se destaca la importancia del diagnóstico precoz y los avances en los tratamientos que permiten preservar la calidad de vida de los pacientes por más tiempo.
El cáncer de próstata afecta principalmente a personas mayores de 65 años y muchas veces es difícil de prevenir debido a ciertos factores de riesgo, como la edad o los antecedentes familiares. Además, este tumor suele crecer muy lentamente, por lo que a menudo no presenta síntomas de forma temprana.
Se estima que en América Latina el 40% de los pacientes con cáncer de próstata se diagnostican en etapas avanzadas de la enfermedad.
Si bien aún no existe una cura, las terapias innovadoras mejoran las expectativas para pacientes con cáncer de próstata en etapa metastásica, ya que limitan el dolor, y retrasan el deterioro del estado general del paciente, preservando durante más tiempo su calidad de vida. Más importante aún, demostraron reducir el riesgo de muerte y retrasar significativamente la progresión de la enfermedad.
Los especialistas enfatizan la importancia de acudir al médico y realizar los exámenes preventivos en hombres de más de 50 años o a partir de los 45 si existen antecedentes familiares. Los estudios consisten en la realización de un análisis de sangre para medir el Antígeno Prostático Específico (PSA) y en un examen digital a través del recto.
Janssen anuncia un nuevo mecanismo de acción contra el dengue
Janssen, Compañías Farmacéuticas de Johnson & Johnson (Janssen), en colaboración con el Instituto Rega de la KU Leuven y el Centro de Diseño y Descubrimiento de Fármacos de la KU Leuven (CD3), anunció la publicación de nuevos datos preclínicos en la revista Nature que muestran que un compuesto en fase inicial con un novedoso mecanismo de acción podría tratar potencialmente todos los serotipos del dengue y proporcionar un periodo de protección contra la adquisición de este virus. Janssen está pasando ahora su programa contra el dengue al desarrollo clínico.
Los datos del estudio en su primera etapa sugieren que un compuesto antiviral impide la interacción entre dos proteínas virales (NS3 y NS4B) que desempeñan un papel importante en el proceso de reproducción de un virus, deteniendo así la capacidad de éste para reproducirse. Esto representa un mecanismo de acción antiviral totalmente novedoso.
El compuesto demostró su eficacia contra la infección por dengue en un contexto profiláctico, y una reducción rápida y significativa de la carga viral en el pico de viremia en un modelo terapéutico.
"Este avance científico muestra un enorme potencial para tratar y prevenir los cuatro serotipos del dengue y ayudar a transformar la lucha mundial contra esta importante y creciente amenaza para la salud pública", dijo el Dr. Paul Stoffels, vicepresidente del Comité Ejecutivo y director Científico de Johnson & Johnson. "Tenemos la esperanza de que esta labor científica en fase inicial pueda traducirse finalmente en una diferencia significativa para las comunidades en riesgo. Estamos deseando trabajar con nuestros colaboradores para acelerar el desarrollo clínico."
Nombrado como una de las diez principales amenazas en 2019 por la Organización Mundial de la Salud, el dengue tiene una importancia crítica para la seguridad sanitaria mundial, ya que infecta hasta 400 millones de personas, enferma hasta 100 millones y mata a miles cada año. El virus está preparado para afectar a miles de millones de personas más en las próximas décadas a medida que el mosquito Aedes aegypti que porta el virus del dengue se extienda más allá de sus regiones nativas, impulsado por tendencias convergentes como el cambio climático, la urbanización y una población creciente. Un informe de agosto de 2021 del Grupo Intergubernamental de Expertos sobre el Cambio Climático también advierte que el incremento de las temperaturas podría provocar un mayor número de enfermedades transmitidas por vectores, incluido el dengue. Dado que la frecuencia de los brotes sigue aumentando drásticamente, como demuestran los recientes repuntes en países del sur de Asia, como Bangladesh y Sri Lanka, es imprescindible descubrir nuevos métodos de tratamiento y prevención del dengue.
"A medida que el clima sigue cambiando y más comunidades están en riesgo, es imperativo que avancemos en nuestra ciencia para satisfacer las necesidades actuales y las que vendrán", dijo Ruxandra Draghia-Akli, M.D., Ph.D., Jefe Global de I&D en Salud Pública Global de Janssen Research & Development, LLC. "Nuestro trabajo sobre el dengue señala lo mucho que puede lograrse cuando la ciencia en conjunto se aplica en la fase de descubrimiento y se orienta hacia una gran necesidad insatisfecha en la salud pública."
El programa de descubrimiento de compuestos contra el dengue de Janssen comenzó en 2007. A la fecha no hay ninguna terapia especifica disponible para tratar el dengue, y la investigación y el desarrollo (I+D) han demostrado ser un reto, en parte, debido a la existencia de múltiples serotipos de dengue, cada uno de los cuales puede causar reinfección y circular concomitantemente en las mismas regiones. En 2013, Janssen colaboró con el profesor Johan Neyts y Suzanne Kaptein del Instituto Rega de la Universidad Católica de Lovaina y con Patrick Chaltin del Centro de Diseño y Descubrimiento de Fármacos (CD3), así como con sus respectivos equipos, para identificar una serie de compuestos capaces de inhibir el virus en células cultivadas en laboratorio y en animales. Este esfuerzo se basó en el trabajo realizado durante cuatro años por el Instituto Rega de la Universidad de Lovaina, el CD3 y el Wellcome Trust sobre el nuevo inhibidor antiviral. El desarrollo de los compuestos se aceleró gracias a la experiencia y la colaboración de todos los socios. Janssen Pharmaceutica, N.V. obtuvo la licencia de la serie de compuestos en 2015 y sigue avanzando en el desarrollo clínico del compuesto.
El compromiso de Johnson & Johnson con las enfermedades tropicales desatendidas (ETD) y la preparación para la pandemia
Johnson & Johnson está avanzando activamente en la ciencia en múltiples áreas de enfermedades con el objetivo de fortalecer la salud pública mundial. Esto incluye los esfuerzos de I+D dirigidos a abordar las amenazas pandémicas, como los coronavirus (incluido el SARS-CoV-2), los filovirus (incluido el Ébola) y los flavivirus (incluido el dengue).
El trabajo de Janssen contra el dengue es sólo una parte de un compromiso más amplio para hacer frente a la carga de las ETD, un grupo de unas 20 enfermedades transmisibles que causan condiciones debilitantes y afectan a más de 1.700 millones de personas en 149 países de todo el mundo.
Desde 2006, Johnson & Johnson ha donado más de 1.700 millones de dosis de su medicamento para tratar las lombrices intestinales y está trabajando con sus socios para identificar soluciones sostenibles para combatir las ETD a largo plazo. Estas iniciativas incluyen la mejora en los diagnósticos y el apoyo al desarrollo de marcos nacionales de seguimiento y evaluación para permitir una mejor recopilación de datos, una toma de decisiones más informada y, en última instancia, intervenciones terapéuticas específicas que tienen el potencial de controlar las ETD en los países endémicos. Johnson & Johnson también invierte en I+D para otras ETD, como las mordeduras de serpiente, la enfermedad de Chagas y la lepra.
Janssen agradece a sus socios estratégicos en la investigación y el desarrollo de su compuesto contra el dengue, entre los que se encuentran el Instituto Rega de la KU Leuven, el Centro de Diseño y Descubrimiento de Fármacos de la KU Leuven (CD3), el Departamento de Enfermedades Infecciosas de la Universidad de Heidelberg, el Centro Alemán de Investigación de Infecciones, la Unité des Virus Émergents, la Global Virus Network (GVN), Wellcome Trust y VLAIO.
Janssen y AAP lanzan campaña para desmitificar la depresión
Janssen, compañías farmacéuticas de Johnson & Johnson, junto con la Asociación Argentina de Psiquiatras (AAP), lanzan en Argentina la campaña #LaConsultaEsElMejorConsejo con el fin de desmitificar la depresión y dar visibilidad sobre una enfermedad subdiagnosticada que tiene un impacto alarmante en la sociedad. De acuerdo con datos de la Organización Mundial de la Salud, más de 300 millones de personas a nivel mundial padecen de depresión y, aunque existen tratamientos conocidos y efectivos, entre el 76% y el 85% de las personas en los países de ingresos bajos y medianos no reciben tratamiento adecuado para su trastorno. A partir de la empatía y de ponerse en el lugar de los pacientes y las personas que sufren de depresión, la campaña recurre a situaciones irónicas de la vida cotidiana para mostrar la banalización con la que se interpreta la depresión en la sociedad, con las cuales muchos pacientes se sienten identificados. Frases como “Vamos, no todo está tan mal. Tomemos un café y verás que se te pasa” o “¿Por qué no haces un viaje? Eso te va a levantar el ánimo”, buscan minimizar los síntomas de una enfermedad, confundiéndola con un estado de ánimo del que es posible salir conectándose con amigos y/o disfrutando de momentos positivos. Pero la realidad es otra: la depresión es una enfermedad de origen biológico y necesita ser tratada como tal. Según la OMS, en América Latina se estima que el 5% de la población tiene depresión y no lo reconoce, incluso para sí mismos. “Toda aquella persona que sufre depresión tiene una alteración en la funcionalidad de los neurotransmisores y receptores de las neuronas, es decir de la "química cerebral”. Si bien los estados de ánimo son naturales como respuestas a circunstancias internas o externas, existen algunos poco frecuentes que son producto de enfermedades mentales. La sociedad no puede distinguir cuando realmente se trata de una patología mental y en general se tiende a prejuzgar y desvalorizar a dichos pacientes, surgiendo inevitablemente el estigma” comentó el Dr. Ricardo Corral, médico psiquiatra asistencial y Presidente de la AAP. Los síntomas pueden aparecer juntos o separados y entre ellos se encuentran la falta de concentración; la pérdida de interés o de placer; afecciones físicas como dolores de cabeza, calambres y problemas digestivos; y una constante sensación de tristeza.
Al ser una enfermedad compleja puede ser evadida o mal interpretada como angustia, pereza o irritación ante ciertas circunstancias de la vida, lo que puede en algunos casos incluso llevar al suicidio. “Si bien el suicidio se da mayormente en personas con depresión, esto es evitable en un alto grado con un diagnóstico precoz y un tratamiento adecuado. En este sentido, es super relevante que los médicos psiquiatras difundamos y comuniquemos sobre esta enfermedad mental, para así lograr mejorar el acceso a las consultas y reducir el sufrimiento de los pacientes”, agregó el Dr. Corral.
En general, los pacientes que sufren de depresión tienen una respuesta positiva al tratamiento. Sin embargo, 1 de cada 3 personas no responde a los antidepresivos convencionales. A este grupo de personas se les considera resistentes al tratamiento (DRT, por sus siglas en inglés). Janssen realizó el primer estudio epidemiológico en la región “Depresión resistente al tratamiento en América Latina” (TRAL)para evaluar la prevalencia y el impacto de la DRT en centros de atención de salud y arrojó un dato interesante: en Latinoamérica, el 29,1% padecen DRT, lo que confirma que la enfermedad es altamente prevalente. Además, se supo que en Argentina el resultado promedio de casos con DRT es de 33,2%, mientras que en Brasil(40%), Colombia(32,1%) y México(20,7%).“Estos hallazgos revelan que existe una gran necesidad insatisfecha en la región por parte de los pacientes con DRT en cuanto a la atención recibida. Con campañas como esta esperamos echar luz sobre esta situación para optimizar el cuidado y los tratamientos que reciben las personas con depresión”, indicó la Dra. Paula Barreyro, Directora Médica de Janssen Latinoamérica Sur. La vida con depresión es difícil, pero la DRT puede ser especialmente brutal. Cuando se ve que un tratamiento tras otro no ayuda, el paciente puede perder la esperanza de sentirse mejor alguna vez, ya que todos sus esfuerzos - incluyendo las visitas al médico, los tratamientos medicinales y las sesiones de terapia- pueden parecer una pérdida de tiempo.
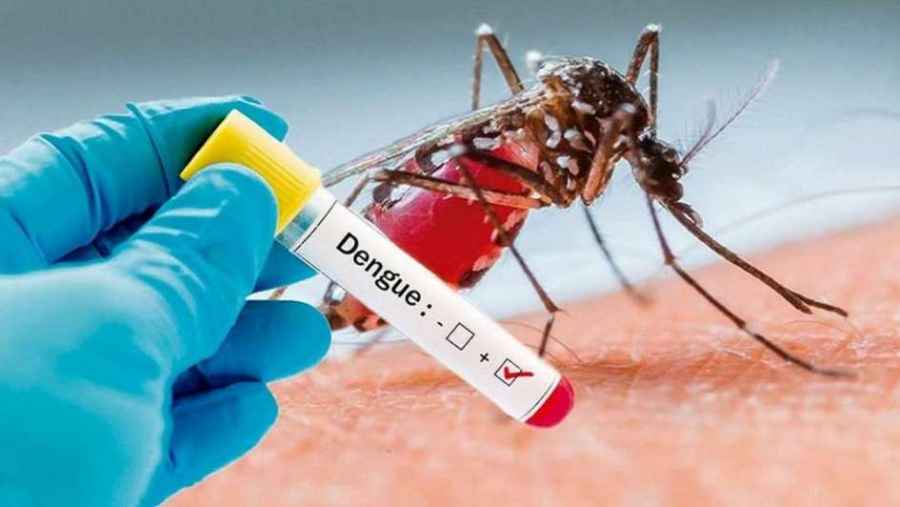
Única dosis y alta eficacia: vacuna de Johnson & Johnson contra el Covid-19
El 1 de abril de 2020, la farmacéutica Johnson & Johnson anunció al mundo la creación de una vacuna contra la enfermedad COVID-19 generada por el coronavirus SARS-CoV-2.
Pero el desarrollo de esta nueva arma contra la pandemia del coronavirus no tuvo lugar de la noche a la mañana. Hace una década, los investigadores del Beth Israel Deaconess Medical Center en Boston, Estados Unidos, desarrollaron un método para hacer vacunas a partir de un virus llamado Adenovirus 26 , o Ad26 para abreviar. La compañía Johnson & Johnson desarrolló vacunas para el ébola y otras enfermedades con Ad26 y ahora cuenta con la flamante aprobación -limitada por el contexto global de emergencia sanitaria- para su inoculante contra el coronavirus.
Denominada Ad26.COV2.S, la inoculación se administra en una sola dosis muscular., A su vez, se puede almacenar hasta dos años con un sistema de congelado a -20°C y hasta tres meses refrigerada en freezers de 2-8 °C. Esta es una ventaja distintiva ya que las otras vacunas autorizadas en el mundo hasta el momento necesitan dos dosis. Además, por el hecho de que puede almacenarse a temperaturas normales de nevera en lugar de en congeladores, facilita la tarea logística de distribución y conservación, en contraposición a sus dos competidoras que requieren freezers ultra fríos.
La Administración de Alimentos y Medicamentos de Estados Unidos (FDA) aprobó su uso de emergencia el 27 de febrero último y lo mismo hizo Europa el 11 de marzo.
La vacuna de J&J ha demostrado ser efectiva en todos los grupos demográficos en Estados Unidos, aunque la respuesta durante las pruebas clínicas ha variado dependiendo del país, con EEUU registrando un 72% de efectividad, Latinoamérica, un 66 % y Sudáfrica, donde se ha extendido una variante más resistente y contagiosa del virus, un 64%. Los expertos consideran probado que la vacuna es segura y no provoca reacciones graves entre los que la reciben.
Un nuevo estudio preliminar no revisado aún por pares, publicado hace dos semanas, da cuenta la efectividad en el mundo real de la vacuna de vector adenoviral Ad26.COV2.S, más conocida como Johnson & Johnson, para COVID-19.
“Uno de los primeros estudios para evaluar la efectividad en el mundo real de la vacuna de una dosis de J&J, coincide con el ensayo clínico de fase 3, al 77%”, expresó al respecto, el prestigioso cardiólogo e investigador estadounidense, editor jefe del sitio de salud Medscape, Eric Topol.
En este estudio, publicado en la revista científica The Lancet, según detallaron los autores se aprovechó la curación longitudinal a gran escala de registros médicos electrónicos del sistema de salud de Mayo Clinic en varios estados de Estados Unidos.
Los datos que fueron mencionados por Topol en un post de su cuenta de Twitter, surgen de este estudio que compara la tasa de infección de 2,195 personas que recibieron una sola dosis de la vacuna Ad26.COV2.S de Johnson & Johnson con la tasa de infección de 21,950 personas no vacunadas con propensión emparejada entre el 27 de febrero y el 14 de abril de 2021.
“De los 1.779 individuos vacunados con al menos dos semanas de seguimiento, solo 3 (0. 17%) dieron positivo para SARS-CoV-2, 15 días o más después de la vacunación, en comparación con 128 de 17.744 (0,72%) individuos no vacunados (tasa de reducción de 4,34 veces)”.
Esto corresponde a una efectividad de la vacuna del 76,7% para prevenir la infección por SARS-CoV-2 que comienza al menos dos semanas después de la vacunación. Estos datos concuerdan con la eficacia de Ad26.COV2.S informada en ensayos clínicos en la prevención de COVID-19 de moderada a grave con aparición al menos 14 días después de la administración de la vacuna.
Según las conclusiones del estudio la evaluación continua de la eficacia y seguridad en el mundo real de las vacunas autorizadas por la FDA “es fundamental para amplificar la transparencia, generar confianza pública y, en última instancia, mejorar los resultados generales de salud”.
Pruebas en la Argentina
En el marco del estudio “ENSEMBLE”, en noviembre de 2020 se comenzó a vacunar en la Argentina a voluntarios mayores de 18 años que recibieron la única dosis que constituye a esta vacuna candidata en los Centros Swiss Medical acondicionados para este fin. Al ser un ensayo multicéntrico, otras instituciones también aplicaron la dosis.
El médico Gabriel Novick -quien fuera ex viceministro de de Salud de la Ciudad de Buenos Aires durante la pandemia de gripe H1N1 en 2009-, precisó respecto a la nueva vacuna: “Particularmente esta vacuna de Johnson & Johnson facilita la adherencia, todo lo que sea en una dosis facilita la adherencia. También tiene la ventaja de que no requiere congelamiento o freezer para el transporte y el almacenamiento, lo que también facilitaría a nivel de salud pública la inseminación y distribución de la vacuna. Son dos atributos interesantes de esta candidata en particular”.
Sobre las características particulares y propias de la vacuna de Johnson & Johnson-Janssen, la médica Paula Barreyro, directora de asuntos científicos y externos de Janssen Latinoamérica Sur explicó que “Técnicamente nuestra vacuna se llama de vector viral. Eso significa que usamos un adenovirus no replicante que no generará infección, ni enfermedad en el organismo al que se inocula”.
Y agregó: “Las tecnologías sobre las que se está investigando la vacuna contra la COVID-19 se denominan AdVac y PER.C6. Estas brindan no solo la capacidad de desarrollar nuevas opciones de vacunas con rapidez; sino también de aumentar la escala de producción de la vacuna candidata óptima. La misma tecnología fue utilizada por la compañía para desarrollar la vacuna para el Ébola, para el virus del Zika, el virus sincicial respiratorio y el virus de la inmunodeficiencia humana (VIH); las cuales se encuentran en fases 2 y 3 de desarrollo clínico”.
En el caso de la vacuna contra el nuevo coronavirus se utiliza como el vector que trasladará un “pedacito del coronavirus hacia el organismo para luego generar la respuesta autoinmune”.
La inclusión de la primera vacuna monodosis debería contribuir a acelerar la campaña de vacunación al no requerir de una segunda dosis a las tres semanas, como ocurre con las inyecciones de Pfizer y Moderna, aunque Johnson & Johnson dijo hoy que baraja posibles recordatorios anuales.
La vacuna de J&J no requiere las extremas bajas temperaturas en el almacenaje como en el caso de Pfizer y Moderna, ya que no está basada en ARN mensajero, como sus predecesoras, sino en instrucciones codificadas en una cadena de ADN transmitida a la célula en un adenovirus, una técnica menos expuesta a deterioro.
Por esta razón, puede ser conservada hasta tres meses entre temperaturas de 2 a 8 grados centígrados, algo que reduciría la complejidad de la cadena de suministro y escenas como las vividas en algunos puntos del país, donde se distribuyeron vacunas de emergencia entre la población tras problemas con los congeladores.
Combinar vacunas distintas aumentaría la posibilidad de padecer efectos secundarios
Como parte de la lucha que llevan adelante los gobiernos para dar batalla a la pandemia de COVID-19, que ya ocasionó 160 millones de contagios en todo el mundo y se cobró la vida de más de 3,3 millones de personas, de acuerdo a datos del Johns Hopkins University & Medicine Resource Center, y ante la falta, aún, de disponibilidad de vacunas en muchos países, en el último tiempo en el campo científico se comenzó a analizar la posibilidad de combinar diferentes fármacos, ante la eventual escasez de la segunda dosis de determinada formulación. Pero, ¿es seguro?
Todas las vacunas contra el nuevo coronavirus ampliamente disponibles, con la excepción de la de Johnson & Johnson de una sola inyección, requieren dos dosis. La primera prepara el sistema inmunológico y la segunda (generalmente, administrada unas semanas después) lo refuerza. La perspectiva de combinar dosis de vacunas ofrece la oportunidad de reforzar los lanzamientos de inoculantes y, potencialmente, aumentar la inmunidad proporcionada.
Algunos expertos se preguntan si la flexibilidad para permitir la vacunación de dosis mixtas podría ayudar a las personas a vacunarse por completo más rápido. Otros sostienen que mezclar dos vacunas diferentes podría hacer un mejor trabajo de protección contra el COVID-19. Muchos, en tanto, se mantienen escépticos. Sin embargo, el tema está en análisis.
Según los hallazgos preliminares de un estudio difundido esta semana en la revista especializada The Lancet, alternar dosis de diferentes vacunas contra el coronavirus provoca reacciones leves y moderadas más frecuentes que si se siguen los calendarios estándares de vacunación, con dos inyecciones del mismo preparado.
Un equipo liderado por especialistas de la Universidad Oxford, en Inglaterra, inició una investigación a principio de año con el objetivo de indagar sobre los efectos de la combinación de dos dosis de preparados fabricados por distintas farmacéuticas y encontró que aumentaba los efectos secundarios comunes esperables de una vacuna, como escalofríos, fiebre, dolor muscular en el lugar de la aplicación y fatiga.
Los expertos hallaron que cuando se dejaba entre las dosis un intervalo de cuatro semanas, aplicar combinaciones (Pfizer-BionNTech, seguido de Oxford-AstraZeneca y Oxford-AstraZeneca, seguido de Pfizer-BioNTech) generaba más reacciones leves o moderadas tras la segunda dosis que si se atendía al procedimiento estándar de no combinar diferentes inoculantes.
“Aunque se trata de una parte secundaria de lo que estamos intentado explorar mediante estos estudios, es importante que informemos a la gente acerca de estos datos, especialmente porque varios países están planteándose emplear estos calendarios de dosis mixtas”, sostuvo Matthew Snape, profesor asociado de Pediatría y Vacunas en la Universidad de Oxford, e investigador Jefe del estudio.
“Los perfiles hematológicos y bioquímicos fueron similares entre los programas de vacunación heteróloga y homóloga, con todos los eventos adversos de laboratorio de gravedad de grado 2 o menos en el programa de vacunación heteróloga y sin trombocitopenia en ningún grupo el día siete después de la dosis de refuerzo”, detalla el estudio publicado en The Lancet.
Los expertos también observan que los datos recabados de sus pruebas fueron extraídos de participantes mayores de 50 años, por lo que sostienen que existe la posibilidad de que estas reacciones puedan resultar más prevalentes en grupos etarios más jóvenes.
Los hallazgos del estudio sugieren que “los calendarios de dosis mixtas podrían resultar en un incremento en las ausencias laborales el día después de la inmunización, y es importante considerarlo a la hora de planear la inmunización de los empleados del cuidado sanitario”, agregó Snape.
Sin embargo estas conclusiones son parciales. Las conclusiones finales del trabajo sobre la eficacia o seguridad estarán listas después de junio. El motivo es que, de los 830 voluntarios reclutados, a casi la mitad les administrarán la segunda dosis a los 84 días de la primera. Los datos publicados The Lancet se basan en los resultados preliminares que provocan las vacunas entre la otra mitad, la que recibió las dos dosis en un lapso de 28 días.
El concepto de combinar las vacunas —a veces llamado estímulo primario heterólogo— no es algo nuevo. Durante décadas, los científicos han investigado esta estrategia con la esperanza de hallar combinaciones eficaces contra toda una serie de virus como el de la influenza, el VIH y el del ébola.
“La intercambiabilidad entre las vacunas es y ha sido a lo largo del tiempo un área de interés en la vacunología porque facilita mucho desde lo operativo; beneficia el cumplimiento de los programas de vacunación y evita oportunidades perdidas. Sin embargo, una característica de estas vacunas es que, por ahora, se aconseja no intercambiarlas. Por eso, si bien se trata de una iniciativa más que interesante, sería importante constatar que puedan ser intercambiables. Desde lo hipotético parece plausible”, había explicado recientemente consultado por este medio Francisco Nacinovich, jefe de Infectología del Instituto Cardiovascular de Buenos Aires y miembro de la comisión de vacunas de la Sociedad Argentina de Infectología.
Johnson & Johnson y MSD sellan un acuerdo histórico
La farmacéutica norteamericana Merck, conocida como MSD fuera de Estados Unidos y Canadá, ayudará a Johnson & Johnson (Janssen) a fabricar más dosis de su vacuna contra el Covid-19 en Estados Unidos. Así lo afirma el Washington Post tras haber consultado con altos funcionarios de la administración de Joe Biden.
El nuevo presidente de los Estados Unidos podría anunciar esta alianza en las próximas horas, un acuerdo que logrará aumentar el ritmo de producción de vacunas contra el coronavirus en el país.
Según la información del citado medio, las fuentes a las que han tenido acceso afirman que recorrieron el país buscando fábricas con suficiente capacidad de producción para ayudar a Johnson & Johnson. Todo ello, después de conocerse que la farmacéutica iba a reducir en cinco millones las dosis prometidas al gobierno de Joe Biden. De la estimación de 25 millones pasó a 20.
Aumentar la producción de vacunas en Estados Unidos
El acuerdo al que han llegado con Merck establece que dos de sus plantas en Estados Unidos serán utilizadas para la fabricación de la vacuna contra el Covid-19 de Janssen. En una se llenarán los viales con el antígeno y en la otra se hará la producción final con el empaquetado listo para du distribución.
La capacidad de Merck, empresa que participó sin éxito en la carrera por conseguir su propia vacuna contra el Covid, podría duplicar la de Johnson & Johnson afirman las fuentes consultadas por el periódico.
Alianza histórica entre dos competidoras
Esta alianza es histórica entre dos compañías competidoras señalan, y reconocen que se trata de un esfuerzo en tiempos de guerra contra la pandemia de coronavirus. Este pasado domingo, Estados Unidos dio luz verde a la vacuna de Johnson & Johnson contra el Covid.
Esta es la tercera aprobada después de la vacuna de Pfizer y la de Moderna. A diferencia de las dos anteriores, la de Janssen solo requiere una dosis y sus condiciones de conservación son más flexibles. Esto se debe a que la tecnología con la que se ha creado es distinta. La vacuna de Janssen utiliza un adenovirus como vector y no ARN mensajero. Aunque su eficacia tiene un porcentaje menor, los estudios han demostrado que reduce notablemente los casos graves y los ingresos hospitalarios derivados de la infección por el SARS-CoV-2.
Cómo es la vacuna de Johnson & Johnson aprobada por la FDA
La Agencia de Alimentos y Medicamentos (FDA) de Estados Unidos acaba de anunciar la aprobación de emergencia de la vacuna contra el COVID-19 de Johnson & Johnson y así se convirtió en la tercera vacuna que se distribuye en el país más afectado del mundo por el coronavirus y la primera a nivel global que solo requiere de una dosis. Sus características distintivas y ventajas comparativas se resumen en que requiere una sola aplicación y puede almacenarse en un refrigerador común.
Las 5 claves de la vacuna de Johnson & Johnson
1-Única dosis y refrigeración
Denominada Ad26.COV2.S, se administra en una sola dosis muscular. A su vez, se puede almacenar hasta dos años con un sistema de congelado a -20°C y hasta tres meses refrigerada en freezers de 2-8°C.
A pesar de que estos números no serían tan altos como los de su competidoras, todas las vacunas COVID-19 del mundo se han probado de forma diferente, lo que hace casi imposible las comparaciones. Aunque no sería sorprendente que una dosis resulte ser un poco más débil que dos, los responsables políticos decidirán si es una compensación aceptable para conseguir que más personas se vacunen más rápidamente.
3-Investigaciones alrededor del globo
Los ensayos clínicos de esta nueva vacuna han demostrado que previene el 86 % de los casos graves en Estados Unidos y el 82 % en Latinoamérica, lo que en la práctica significaría que es altamente efectiva en prevenir hospitalizaciones y muertes por el virus SARS-CoV-2. El hecho de que esta vacuna esté pensada para administrarse en una sola inyección, al contrario de las de Pfizer y Moderna, que requieren dos dosis, la convierte en una de las más esperadas, ya que aceleraría la campaña de vacunación.
Hace una década, los investigadores del Beth Israel Deaconess Medical Center en Boston, Estados Unidos, desarrollaron un método para hacer vacunas a partir de un virus llamado Adenovirus 26 , o Ad26 para abreviar. La compañía Johnson & Johnson desarrolló vacunas para el ébola y otras enfermedades con Ad26 y ahora cuenta con la flamante aprobación -limitada por el contexto global de emergencia sanitaria- para su inoculante contra el coronavirus. En marzo pasado recibieron 456 millones de dólares del gobierno de Estados Unidos para apoyar su avance hacia la producción. Después de que la vacuna proporcionó protección en experimentos con monos , Johnson & Johnson comenzó las pruebas de Fase I/II en julio. A diferencia de otras vacunas líderes en ensayos clínicos, la empresa utilizó una dosis, no dos.
Esta es una ventaja distintiva ya que las de Pfizer y Moderna necesitan dos dosis. Además, por el hecho de que puede almacenarse a temperaturas normales de nevera en lugar de en congeladores, facilita la tarea logística de distribución y conservación, en contraposición a sus dos competidoras que requieren freezers ultra fríos.
2-Eficacia
El inoculante tiene una eficacia del 66% en la prevención del COVID-19 moderada a grave. La agencia reguladora afirmó que la inyección de J&J -que podría ayudar a acelerar las vacunaciones al requerir sólo una dosis en lugar de dos- es segura de usar.
A comienzos de este mes, Johnson & Johnson aseguró que los datos de ensayos clínicos, realizado a nivel mundial en el que participaron casi 44.000 personas, indican que su vacuna contra la COVID-19 tiene una efectividad general a la hora de inmunizar contra la enfermedad del 66 %; un 72 % en las pruebas realizadas en Estados Unidos; un 61 % en Latinoamérica y un 64 % en Sudáfrica, donde se ha extendido una variante más resistente.
Johnson & Johnson lanzó un ensayo de Fase III en septiembre, que detuvieron el 12 de octubre para investigar una reacción adversa en un voluntario. El juicio se reanudó once días después. Aunque Johnson & Johnson inicialmente se propuso reclutar 60.000 voluntarios, limitó el juicio a 45.000 en diciembre a medida que aumentaban los casos.
El 29 de enero, Johnson & Johnson anunció que el ensayo había demostrado que la vacuna era segura y eficaz. El 24 de febrero, la FDA publicó su propio análisis del ensayo, concluyendo que la vacuna tenía una eficacia del 72 por ciento en los Estados Unidos, el 64 por ciento en Sudáfrica y el 61 por ciento en América Latina. Al día siguiente, Bahrein se convirtió en el primer país en autorizar la vacuna para uso de emergencia.
Sudáfrica abandonó sus planes de usar la vacuna de AstraZeneca para sus trabajadores de la salud después de que una pequeña prueba no demostró que era efectiva contra la variante B.1.351 que se había vuelto dominante en todo el país. Comenzaron a usar Johnson & Johnson en su lugar.
4-Inyección de fondos
En agosto, el gobierno federal de los Estados Unidos acordó pagar a Johnson & Johnson $ 1 mil millones por 100 millones de dosis si se aprueba la vacuna, pero la compañía puede no cumplir con las expectativas para su entrega inicial. La Unión Europea llegó a un acuerdo similar el 8 de octubre por 200 millones de dosis, y COVAX, una colaboración internacional para administrar la vacuna de manera equitativa en todo el mundo, aseguró 500 millones de dosis . La compañía apunta a la producción de mil millones de dosis en 2021.
El 16 de noviembre, Johnson & Johnson anunció que también estaban lanzando un segundo ensayo de Fase III para observar los efectos de dos dosis de su vacuna , en lugar de solo una. Se esperan los resultados para la primavera. En febrero, la compañía también lanzó una prueba para mujeres embarazadas .
podría comenzar a distribuirse inmediatamente por todo el país en los centenares de centros de vacunación que ya han comenzado a inocular a la población de mayor edad y otros grupos de riesgo. “Si se emite una EUA, anticipamos la asignación de tres a cuatro millones de dosis de la vacuna Johnson & Johnson la próxima semana”, dijo el coordinador de respuesta al coronavirus de la Casa Blanca, Jeff Zients.
Igualmente, no se aumentará significativamente el suministro de vacunas de forma inmediata. Se espera que sólo unos pocos millones de dosis estén listas para su envío en la primera semana. Sin embargo, J&J dijo al Congreso esta semana que esperaba suministrar 20 millones de dosis para finales de marzo y 100 millones para el verano. En todo el mundo, la empresa pretende producir alrededor de 1000 millones de dosis para finales de año.
5-Pruebas en Argentina
En el marco del estudio “ENSEMBLE”, en noviembre de 2020 se comenzó a vacunar en la Argentina a voluntarios mayores de 18 años que recibieron la única dosis que constituye a esta vacuna candidata en los Centros Swiss Medical acondicionados para este fin. Al ser un ensayo multicéntrico, otras instituciones también aplicaron la dosis.
Sobre las características particulares y propias de la vacuna de Johnson & Johnson-Janssen, la médica Paula Barreyro, directora de asuntos científicos y externos de Janssen Latinoamérica Sur explicó “Técnicamente nuestra vacuna se llama de vector viral. Eso significa que usamos un adenovirus no replicante que no generará infección, ni enfermedad en el organismo al que se inocula”.
Y agregó: “Las tecnologías sobre las que se está investigando la vacuna contra la COVID-19 se denominan AdVac y PER.C6. Estas brindan no solo la capacidad de desarrollar nuevas opciones de vacunas con rapidez; sino también de aumentar la escala de producción de la vacuna candidata óptima. La misma tecnología fue utilizada por la compañía para desarrollar la vacuna para el Ébola, para el virus del Zika, el virus sincicial respiratorio y el virus de la inmunodeficiencia humana (VIH); las cuales se encuentran en Fases II y III de desarrollo clínico”.
En el caso de la vacuna contra el nuevo coronavirus se utiliza como el vector que trasladará un “pedacito” del coronavirus hacia el organismo para luego generar la respuesta autoinmune”.
Lo más visto
- Covishield, la vacuna que India lanzó con Oxford-AstraZeneca
- El gobierno establece los requisitos para la producción de cannabis medicinal
- Anmat aprobó en el país la primera vacuna que protege contra el dengue
- Comunicación de Novo Nordisk: Diferencias en la indicación de Victoza® y Saxenda®
- Ibupirac declarado apto para celíacos